- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,076
- Động cơ
- 266,381 Mã lực
BÀI SỐ 146: GÓC NHÌN VỀ TÁC DỤNG PHỤ CỦA THUỐC ĐÍCH THẾ HỆ 2+ BRIGATINIB.
Sáng nay mình nhận được tin nhắn của một số bệnh nhân hỏi về tác dụng phụ viêm phổi của Brigatinib. Hôm nay chúng ta sẽ cùng bàn về việc nên NHÌN NHẬN VÀ HIỂU tác dụng phụ-nếu có này làm sao cho đúng!
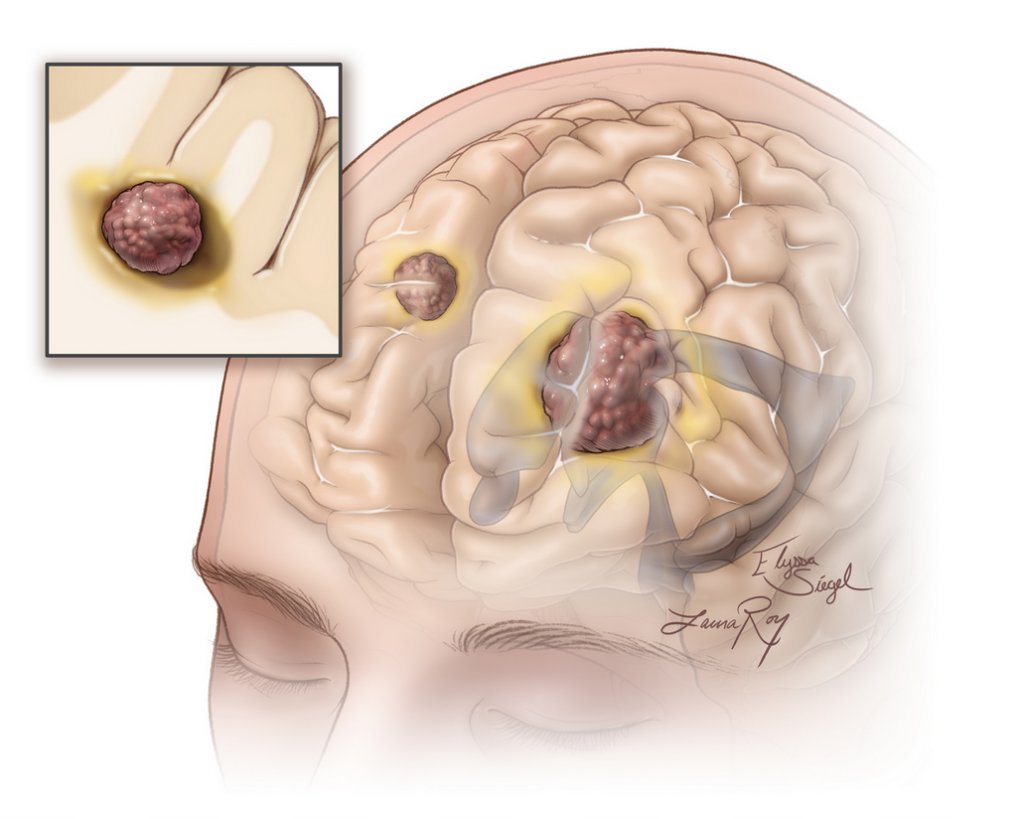
1.Vào giữa năm 2019 Chuyên gia D.Ross Camidge cùng các đồng nghiệp ở 3 Trung Tâm ung thư tại các trường Đại Học Columbia, Đại Học California San Diego và Đại Học Colorado đã công bố nghiên cứu về tác dụng phụ viêm phổi HIẾM GẶP xảy ra trên những bệnh nhân ung thư phổi không tế bào nhỏ sở hữu đột biến gen ALK khi điều trị bằng thuốc đích Brigatinib.
Đại diện cho nhóm nghiên cứu, Chuyên gia D.Ross Camidge phát biểu :”Khi tác dụng phụ khó thở xảy ra, nó sẽ xuất hiện trong vòng vài giờ cho đến vài ngày sau thời điểm bắt đầu dùng thuốc. NHƯNG QUAN TRỌNG NHẤT, nghiên cứu của chúng tôi chỉ ra rằng tác dụng phụ này-nếu có, sẽ biến mất chỉ trong vài ngày trong khi bệnh nhân vẫn tiếp tục sử dụng mà ko phải dừng thuốc. Nghiên cứu của chúng tôi cũng chỉ ra rằng những bệnh nhân khi gặp phải tác dụng phụ hiếm gặp này đều có thể dung nạp Brigatinib rất nhanh sau đó và tiếp tục dùng thuốc mà như chưa hề có chuyện gì xảy ra. Tuy vậy, nếu các tác dụng phụ xảy ra ở mức độ nghiêm trọng thì chiến lược dùng liều lên thang với liều khởi đầu thấp hơn và tgian tăng đến liều chuẩn được kéo ra dài hơn sẽ đảm bảo được việc bệnh nhân dung nạp tốt với Brigatinib”.
Nhóm nghiên cứu cũng đưa ra khuyến cáo:
=>> Đối với những bệnh nhân ốm yếu, có tiền sử về bệnh hô hấp KÉM HƠN NGƯỜI THƯỜNG thì có thể bắt đầu Brigatinib bằng liều 30mg/ngày, rồi cứ sau vài ngày là lại tăng liều cho đến khi bệnh nhân đạt được liều phù hợp. ( TUYỆT ĐẠI ĐA SỐ những bệnh nhân ốm yếu này sau khi tăng liều Brigatinib vẫn cho dung nạp tốt khi đạt đến liều tiêu chuẩn ).
=>> Đối với những bệnh nhân khoẻ mạnh, liều dùng tiêu chuẩn của Brigatinib sẽ được áp dụng luôn.
2. Tỷ lệ Tác dụng phụ viêm phổi HIẾM GẶP xảy ra khi dùng Brigatinib là 3%. Con số 3% này là ít hay nhiều? Chúng ta cùng làm một phép so sánh qua thuốc đích thế hệ 3 EGFR Osimertinib- viên thuốc nổi tiếng được đánh giá là có tác dụng phụ NHẸ NHẤT, ÊM NHẤT TRONG THẾ GIỚI THUỐC ĐÍCH.
Theo các báo cáo, Tỷ lệ Osimertinib gây ra tác dụng phụ viêm phổi trên bệnh nhân là 2% !!!!! Một viên thuốc đích được đánh giá là êm nhất sẽ gây ra tác dụng viêm phổi với tỷ lệ 2% thì con số 3% của Brigatinib nên được nhìn nhận thế nào cho công bằng??? Trải nghiệm của cá nhân mình khi điều trị cho bệnh nhân bằng Brigatinib thì CHƯA GẶP 1 CA NÀO mắc tác dụng phụ viêm phổi cả!
BÀI HỌC RÚT RA:
1.Bất cứ thuốc nào cũng có tác dụng phụ- từ viên thuốc hạ sốt cho tới thuốc ung thư. Vấn đề là các tác dụng phụ đó nhẹ hay nặng, có gặp thường xuyên không hay RẤT RẤT hiếm gặp. Hiệu quả điều trị+ Tác dụng phụ + giá thuốc sẽ là 3 yếu tố chính cần xem xét khi quyết định kê thuốc cho bệnh nhân.
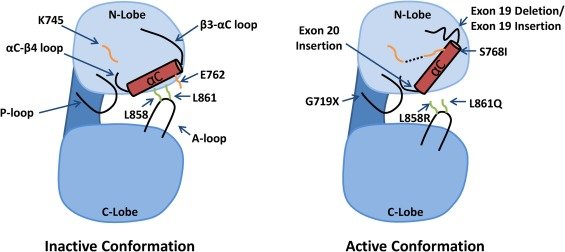
2.Alectinib cũng gây ra những tác dụng phụ hiếm gặp như tan máu tự miễn mà mình đã đề cập trong bài 144. Tác dụng phụ tan máu tự miễn và viêm phổi đều là các tác dụng phụ HIẾM GẶP và các chuyên gia đều khuyến cáo rằng nó thường xảy ra trong 3 tháng đầu kể từ thời điểm bắt đầu dùng thuốc. Nếu các tác dụng phụ HIẾM GẶP này xảy ra ở mức độ nghiêm trọng và KO THỂ xử lý thì việc đổi qua lại giữa 2 loại thuốc Alectinib-Brigatinib là 1 lựa chọn cần tính đến.

Sáng nay mình nhận được tin nhắn của một số bệnh nhân hỏi về tác dụng phụ viêm phổi của Brigatinib. Hôm nay chúng ta sẽ cùng bàn về việc nên NHÌN NHẬN VÀ HIỂU tác dụng phụ-nếu có này làm sao cho đúng!
1.Vào giữa năm 2019 Chuyên gia D.Ross Camidge cùng các đồng nghiệp ở 3 Trung Tâm ung thư tại các trường Đại Học Columbia, Đại Học California San Diego và Đại Học Colorado đã công bố nghiên cứu về tác dụng phụ viêm phổi HIẾM GẶP xảy ra trên những bệnh nhân ung thư phổi không tế bào nhỏ sở hữu đột biến gen ALK khi điều trị bằng thuốc đích Brigatinib.
Đại diện cho nhóm nghiên cứu, Chuyên gia D.Ross Camidge phát biểu :”Khi tác dụng phụ khó thở xảy ra, nó sẽ xuất hiện trong vòng vài giờ cho đến vài ngày sau thời điểm bắt đầu dùng thuốc. NHƯNG QUAN TRỌNG NHẤT, nghiên cứu của chúng tôi chỉ ra rằng tác dụng phụ này-nếu có, sẽ biến mất chỉ trong vài ngày trong khi bệnh nhân vẫn tiếp tục sử dụng mà ko phải dừng thuốc. Nghiên cứu của chúng tôi cũng chỉ ra rằng những bệnh nhân khi gặp phải tác dụng phụ hiếm gặp này đều có thể dung nạp Brigatinib rất nhanh sau đó và tiếp tục dùng thuốc mà như chưa hề có chuyện gì xảy ra. Tuy vậy, nếu các tác dụng phụ xảy ra ở mức độ nghiêm trọng thì chiến lược dùng liều lên thang với liều khởi đầu thấp hơn và tgian tăng đến liều chuẩn được kéo ra dài hơn sẽ đảm bảo được việc bệnh nhân dung nạp tốt với Brigatinib”.
Nhóm nghiên cứu cũng đưa ra khuyến cáo:
=>> Đối với những bệnh nhân ốm yếu, có tiền sử về bệnh hô hấp KÉM HƠN NGƯỜI THƯỜNG thì có thể bắt đầu Brigatinib bằng liều 30mg/ngày, rồi cứ sau vài ngày là lại tăng liều cho đến khi bệnh nhân đạt được liều phù hợp. ( TUYỆT ĐẠI ĐA SỐ những bệnh nhân ốm yếu này sau khi tăng liều Brigatinib vẫn cho dung nạp tốt khi đạt đến liều tiêu chuẩn ).
=>> Đối với những bệnh nhân khoẻ mạnh, liều dùng tiêu chuẩn của Brigatinib sẽ được áp dụng luôn.
2. Tỷ lệ Tác dụng phụ viêm phổi HIẾM GẶP xảy ra khi dùng Brigatinib là 3%. Con số 3% này là ít hay nhiều? Chúng ta cùng làm một phép so sánh qua thuốc đích thế hệ 3 EGFR Osimertinib- viên thuốc nổi tiếng được đánh giá là có tác dụng phụ NHẸ NHẤT, ÊM NHẤT TRONG THẾ GIỚI THUỐC ĐÍCH.
Theo các báo cáo, Tỷ lệ Osimertinib gây ra tác dụng phụ viêm phổi trên bệnh nhân là 2% !!!!! Một viên thuốc đích được đánh giá là êm nhất sẽ gây ra tác dụng viêm phổi với tỷ lệ 2% thì con số 3% của Brigatinib nên được nhìn nhận thế nào cho công bằng??? Trải nghiệm của cá nhân mình khi điều trị cho bệnh nhân bằng Brigatinib thì CHƯA GẶP 1 CA NÀO mắc tác dụng phụ viêm phổi cả!
BÀI HỌC RÚT RA:
1.Bất cứ thuốc nào cũng có tác dụng phụ- từ viên thuốc hạ sốt cho tới thuốc ung thư. Vấn đề là các tác dụng phụ đó nhẹ hay nặng, có gặp thường xuyên không hay RẤT RẤT hiếm gặp. Hiệu quả điều trị+ Tác dụng phụ + giá thuốc sẽ là 3 yếu tố chính cần xem xét khi quyết định kê thuốc cho bệnh nhân.
2.Alectinib cũng gây ra những tác dụng phụ hiếm gặp như tan máu tự miễn mà mình đã đề cập trong bài 144. Tác dụng phụ tan máu tự miễn và viêm phổi đều là các tác dụng phụ HIẾM GẶP và các chuyên gia đều khuyến cáo rằng nó thường xảy ra trong 3 tháng đầu kể từ thời điểm bắt đầu dùng thuốc. Nếu các tác dụng phụ HIẾM GẶP này xảy ra ở mức độ nghiêm trọng và KO THỂ xử lý thì việc đổi qua lại giữa 2 loại thuốc Alectinib-Brigatinib là 1 lựa chọn cần tính đến.