- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,067
- Động cơ
- 266,381 Mã lực
BÀI SỐ 256: XẠ TRỊ CÓ THỂ GIÚP KÉO DÀI THỜI GIAN HỢP THUỐC ĐÍCH Ở NHỮNG BỆNH NHÂN XUẤT HIỆN TÌNH TRẠNG BỆNH TIẾN TRIỂN ÍT.
1. Điều trị ung thư thư chia ra làm 2 loại:
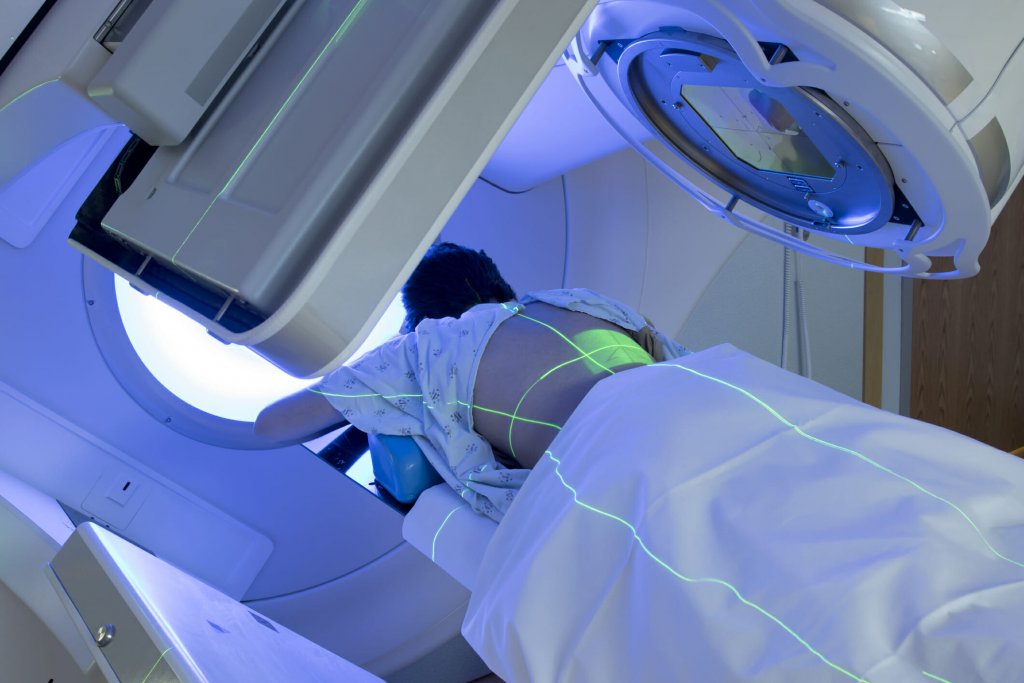
->Liệu pháp điều trị cục bộ: Chỉ can thiệp vào duy nhất vị trí được chỉ định trên cơ thể bệnh nhân. Ví dụ: Phẫu thuật, Xạ trị.
->Liệu pháp điều trị toàn thân: Can thiệp vào toàn bộ cơ thể bệnh nhân. Ví dụ: Hoá trị, Miễn dịch, Thuốc Đích.
Thuốc đích tuy hình dáng nhỏ bé nhưng lại ẩn chứa trong mình một sức mạnh ghê gớm. Nó là liệu pháp điều trị toàn thân- vs mục tiêu điều trị bệnh từ chân đến đầu!!! Dù vậy, bản chất ung thư là không đồng nhất, các vị trí di căn CHƯA CHẮC đã có bản chất giống hoàn toàn với vị trí nguyên phát ở Phổi. Dẫn đến chuyện đáp ứng lồi lõm với điều trị, chỗ này đáp ứng thuốc đích nhưng chỗ kia lại ko, chỗ đó Thuốc Đích làm u bé đi nhưng chỗ khác u thậm chí còn to hơn sau khi dùng Thuốc Đích!!!
Để tối ưu hoá việc điều trị, nhiều biện pháp sẽ được thêm vào trong quá trình dùng Thuốc Đích nhằm xử lý việc đáp ứng lồi lõm đó- KHI CẦN THIẾT. Xạ Trị là một trong các biện pháp như vậy!
2. Vào hôm 13/4/2024, Chuyên gia David Chun Cheong Tsui cùng các đồng nghiệp tại Trung Tâm ung thư của Đại học Colorado, Mỹ đã công bố nghiên cứu về vai trò của Xạ Trị đối với BỆNH TIẾN TRIỂN ÍT ở những bệnh nhân ung thư phổi không tế bào nhỏ đang điều trị bằng Thuốc Đích.
BỆNH TIẾN TRIỂN ÍT OPD được định nghĩa là xảy ra trong quá trình điều trị, với sự xuất hiện tiến triển ở một vài vị trí ( từ 5 trở xuống ) nội sọ hoặc ngoại sọ trong khi các vị trí khác trên toàn thân vẫn đang được kiểm soát tốt bởi Thuốc Đích.
Thời gian sống không bệnh tiến triển lần 1 được định nghĩa là là khoảng thời gian kể từ thời điểm bắt đầu điều trị Thuốc Đích cho tới thời điểm Xạ Trị lần đầu tiên do xảy ra bệnh tiến triển ít.
Thời gian sống không bệnh tiến triển mở rộng được định nghĩa là khoảng thời gian kể từ thời điểm bắt đầu Xạ Trị lần đầu tiên cho tới thời điểm thay đổi liệu pháp điều trị toàn thân, tử vong hoặc không thể theo dõi tiếp.
Nghiên cứu được thực hiện trong 6 năm, kể từ năm 2014 cho tới năm 2020. Tổng số 89 bệnh nhân đã được đưa vào nghiên cứu ( dương tính EGFR, ALK, ROS1, RET, BRAF V600E).
Kết quả cho thấy:
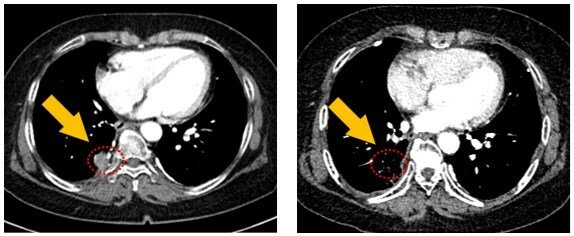
-> Tỷ lệ bệnh nhân xạ vô 1,2,3,4,5 vị trí bệnh tiến tiển lần lượt là 75.4%, 16.9%, 6.6%, 0.5% và 0.5%.
-> Não và Xương là 2 vị trí được xạ nhiều nhất khi lần lượt chiếm tới 28.5% và 28.5%. Tiếp theo đó là phổi chiếm 17.5% và hạch bạch huyết chiếm 15.4%.
-> Trung vị của thời gian sống không bệnh tiến triển lần 1 và thời gian sống không bệnh tiến triển mở rộng lần lượt đạt 10.2 tháng và 6.7 tháng. Thời gian sống không bệnh tiến triển mở rộng được nhận thấy là tương tự nhau ở các loại đột biến gen khác nhau trong nghiên cứu. Tỷ lệ bệnh nhân đã Xạ vô 1 vị trí và trong lần bệnh tiến triển tiếp theo chỉ có DUY NHẤT 1 vị trí bệnh tiến triển ít đạt 51.4%.
3. Nhóm nghiên cứu kết luận:” Nghiên cứu của chúng tôi chỉ ra rằng Xạ Trị có thể được sử dụng NHIỀU LẦN để kéo dài thời gian hợp Thuốc Đích của bệnh nhân khi họ xuất hiện tình trạng bệnh tiến triển ít, lợi ích này đặc biệt lớn đối với những bệnh nhân có bệnh tiến triển ít ở 1 vị trí”.
Hiện có 3 nghiên cứu ngẫu nhiên đang diễn ra với mục đích đào sâu hơn chủ đề này:
->Nghiên cứu STOP.
->Nghiên cứu PROMISE-004.
->Nghiên cứu HALT.
Chúng ta cùng chờ xem!

 www.facebook.com
www.facebook.com
1. Điều trị ung thư thư chia ra làm 2 loại:
->Liệu pháp điều trị cục bộ: Chỉ can thiệp vào duy nhất vị trí được chỉ định trên cơ thể bệnh nhân. Ví dụ: Phẫu thuật, Xạ trị.
->Liệu pháp điều trị toàn thân: Can thiệp vào toàn bộ cơ thể bệnh nhân. Ví dụ: Hoá trị, Miễn dịch, Thuốc Đích.
Thuốc đích tuy hình dáng nhỏ bé nhưng lại ẩn chứa trong mình một sức mạnh ghê gớm. Nó là liệu pháp điều trị toàn thân- vs mục tiêu điều trị bệnh từ chân đến đầu!!! Dù vậy, bản chất ung thư là không đồng nhất, các vị trí di căn CHƯA CHẮC đã có bản chất giống hoàn toàn với vị trí nguyên phát ở Phổi. Dẫn đến chuyện đáp ứng lồi lõm với điều trị, chỗ này đáp ứng thuốc đích nhưng chỗ kia lại ko, chỗ đó Thuốc Đích làm u bé đi nhưng chỗ khác u thậm chí còn to hơn sau khi dùng Thuốc Đích!!!
Để tối ưu hoá việc điều trị, nhiều biện pháp sẽ được thêm vào trong quá trình dùng Thuốc Đích nhằm xử lý việc đáp ứng lồi lõm đó- KHI CẦN THIẾT. Xạ Trị là một trong các biện pháp như vậy!
2. Vào hôm 13/4/2024, Chuyên gia David Chun Cheong Tsui cùng các đồng nghiệp tại Trung Tâm ung thư của Đại học Colorado, Mỹ đã công bố nghiên cứu về vai trò của Xạ Trị đối với BỆNH TIẾN TRIỂN ÍT ở những bệnh nhân ung thư phổi không tế bào nhỏ đang điều trị bằng Thuốc Đích.
BỆNH TIẾN TRIỂN ÍT OPD được định nghĩa là xảy ra trong quá trình điều trị, với sự xuất hiện tiến triển ở một vài vị trí ( từ 5 trở xuống ) nội sọ hoặc ngoại sọ trong khi các vị trí khác trên toàn thân vẫn đang được kiểm soát tốt bởi Thuốc Đích.
Thời gian sống không bệnh tiến triển lần 1 được định nghĩa là là khoảng thời gian kể từ thời điểm bắt đầu điều trị Thuốc Đích cho tới thời điểm Xạ Trị lần đầu tiên do xảy ra bệnh tiến triển ít.
Thời gian sống không bệnh tiến triển mở rộng được định nghĩa là khoảng thời gian kể từ thời điểm bắt đầu Xạ Trị lần đầu tiên cho tới thời điểm thay đổi liệu pháp điều trị toàn thân, tử vong hoặc không thể theo dõi tiếp.
Nghiên cứu được thực hiện trong 6 năm, kể từ năm 2014 cho tới năm 2020. Tổng số 89 bệnh nhân đã được đưa vào nghiên cứu ( dương tính EGFR, ALK, ROS1, RET, BRAF V600E).
Kết quả cho thấy:
-> Tỷ lệ bệnh nhân xạ vô 1,2,3,4,5 vị trí bệnh tiến tiển lần lượt là 75.4%, 16.9%, 6.6%, 0.5% và 0.5%.
-> Não và Xương là 2 vị trí được xạ nhiều nhất khi lần lượt chiếm tới 28.5% và 28.5%. Tiếp theo đó là phổi chiếm 17.5% và hạch bạch huyết chiếm 15.4%.
-> Trung vị của thời gian sống không bệnh tiến triển lần 1 và thời gian sống không bệnh tiến triển mở rộng lần lượt đạt 10.2 tháng và 6.7 tháng. Thời gian sống không bệnh tiến triển mở rộng được nhận thấy là tương tự nhau ở các loại đột biến gen khác nhau trong nghiên cứu. Tỷ lệ bệnh nhân đã Xạ vô 1 vị trí và trong lần bệnh tiến triển tiếp theo chỉ có DUY NHẤT 1 vị trí bệnh tiến triển ít đạt 51.4%.
3. Nhóm nghiên cứu kết luận:” Nghiên cứu của chúng tôi chỉ ra rằng Xạ Trị có thể được sử dụng NHIỀU LẦN để kéo dài thời gian hợp Thuốc Đích của bệnh nhân khi họ xuất hiện tình trạng bệnh tiến triển ít, lợi ích này đặc biệt lớn đối với những bệnh nhân có bệnh tiến triển ít ở 1 vị trí”.
Hiện có 3 nghiên cứu ngẫu nhiên đang diễn ra với mục đích đào sâu hơn chủ đề này:
->Nghiên cứu STOP.
->Nghiên cứu PROMISE-004.
->Nghiên cứu HALT.
Chúng ta cùng chờ xem!

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com