Cảm ơn cụ chủ thớt đã chia sẻ nhiều thông tin hữu ích
[Funland] Ung thư phổi - Điều trị đích
- Thread starter xemay12345678
- Ngày gửi
- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
BÀI SỐ 372: GẦN MỘT PHẦN TƯ SỐ MÁY XẠ TRỊ Ở VƯƠNG QUỐC ANH SẼ TRỞ NÊN LỖI THỜI VÀO CUỐI NĂM 2024!
1.Xạ Trị là một trong 5 trụ cột trong điều trị ung thư bên cạnh Phẫu Thuật, Hoá Trị, Thuốc Đích và Miễn Dịch. Xạ trị là phương pháp sử dụng các chùm tia phóng xạ với liều lượng và đường đi đã được tính toán cẩn thận với mục đích tiêu diệt ung thư. Cùng với sự phát triển vũ bão của khoa học, các máy xạ trị thế hệ mới được ra đời với hiệu quả điều trị cao hơn đồng thời cũng gây ra tác dụng phụ ít hơn so với các máy thế hệ cũ.
2. Vương Quốc Anh hiện có 280 máy xạ trị nhưng theo tính toán vào cuối năm nay, một phần tư trong số này sẽ hoạt động vượt quá vòng đời khuyến cáo của một máy xạ trị là 10 năm! Điều này khiến cho việc điều trị trở nên chậm trễ hơn và trải nghiệm của người bệnh sẽ tồi tệ hơn.
Nếu những máy xạ trị lỗi thời đó được thay thế, ước tính có thể tạo ra thêm xấp xỉ 87500 cuộc hẹn tái khám mỗi năm. Việc này giúp giảm rất nhiều thời gian chờ đợi để được điều trị của người bệnh.
Giáo sư Pat Price, chủ tịch của Tổ Chức Xạ Trị Anh Quốc phát biểu trước báo giới:” Chúng ta không cần phải tìm ra phương pháp mới để điều trị ung thư. Chúng ta đã có rồi, việc của chúng ta là cung cấp nó cho bệnh nhân. So với các máy thế hệ cũ, các máy thế hệ mới tốt hơn, chính xác hơn, nhanh hơn. Điều này ko chỉ khiến tăng cường hiệu quả điều trị mà còn giúp giảm số lần bệnh nhân phải tới Viện”.
Thống kê cho thấy hơn 30% bệnh nhân ở Anh Quốc hiện nay phải chờ đợi tới hơn 31 ngày để được Xạ Trị triệt căn. Ngoài ra, ước tính có 7 triệu người ở Anh hiện đang phải mất hơn 45 phút di chuyển từ nơi họ sống cho tới Trung Tâm Xạ Trị gần nhất. Nick Fletcher, một bệnh nhân ung thư cho biết anh đã phải di chuyển quãng đường hơn 100 dặm mỗi ngày trong 1 tháng từ North Yorkshire tới Leeds để được Xạ Trị.
“Việc bị chẩn đoán ung thư là một cú sốc. Tiếp theo đó bạn nhận ra mình sẽ phải di chuyển nhiều đến như vậy chỉ để được cứu sống. Tất cả những chuyện này khiến mọi thứ trở nên áp lực và căng thẳng hơn rất nhiều”, Nick Fletcher phát biểu trước báo giới.
Bên cạnh đó cũng có những Trung Tâm Y Tế bạo chi nhằm giúp cho bệnh nhân có những trải nghiệm tốt nhất, điển hình như Bệnh Viện Addenbrooke ở Cambridge đã chi 4 triệu bảng Anh ( khoảng 120 tỷ tiền Việt ) sắm 2 máy Xạ Trị mới. Đây là những máy thế hệ mới khiến cho việc tiêu diệt ung thư trở nên chính xác hơn đồng thời giúp rút ngắn thời gian điều trị.
------------
Trông người lại nghĩ đến ta, hiện Việt Nam đang thiếu máy Xạ Trị trầm trọng. Máy Xạ Trị hiện chỉ có ở một số Viện lớn và bản thân những máy Xạ Trị này cũng đang hoạt động với công suất quá tải khủng khiếp dẫn đến chuyện hỏng hóc xảy ra như cơm bữa. Câu chuyện bệnh nhân phải nằm la liệt hành lang để chờ đến lượt Xạ hay những câu chuyện Xạ Trị xuyên đêm đã trở nên quá đỗi bình thường.
Mang bệnh đã khổ mà đi chữa bệnh còn…khổ hơn!!!
Mong rằng thời gian tới mọi thứ sẽ trở nên dễ thở hơn với người bệnh.

 www.facebook.com
www.facebook.com

1.Xạ Trị là một trong 5 trụ cột trong điều trị ung thư bên cạnh Phẫu Thuật, Hoá Trị, Thuốc Đích và Miễn Dịch. Xạ trị là phương pháp sử dụng các chùm tia phóng xạ với liều lượng và đường đi đã được tính toán cẩn thận với mục đích tiêu diệt ung thư. Cùng với sự phát triển vũ bão của khoa học, các máy xạ trị thế hệ mới được ra đời với hiệu quả điều trị cao hơn đồng thời cũng gây ra tác dụng phụ ít hơn so với các máy thế hệ cũ.
2. Vương Quốc Anh hiện có 280 máy xạ trị nhưng theo tính toán vào cuối năm nay, một phần tư trong số này sẽ hoạt động vượt quá vòng đời khuyến cáo của một máy xạ trị là 10 năm! Điều này khiến cho việc điều trị trở nên chậm trễ hơn và trải nghiệm của người bệnh sẽ tồi tệ hơn.
Nếu những máy xạ trị lỗi thời đó được thay thế, ước tính có thể tạo ra thêm xấp xỉ 87500 cuộc hẹn tái khám mỗi năm. Việc này giúp giảm rất nhiều thời gian chờ đợi để được điều trị của người bệnh.
Giáo sư Pat Price, chủ tịch của Tổ Chức Xạ Trị Anh Quốc phát biểu trước báo giới:” Chúng ta không cần phải tìm ra phương pháp mới để điều trị ung thư. Chúng ta đã có rồi, việc của chúng ta là cung cấp nó cho bệnh nhân. So với các máy thế hệ cũ, các máy thế hệ mới tốt hơn, chính xác hơn, nhanh hơn. Điều này ko chỉ khiến tăng cường hiệu quả điều trị mà còn giúp giảm số lần bệnh nhân phải tới Viện”.
Thống kê cho thấy hơn 30% bệnh nhân ở Anh Quốc hiện nay phải chờ đợi tới hơn 31 ngày để được Xạ Trị triệt căn. Ngoài ra, ước tính có 7 triệu người ở Anh hiện đang phải mất hơn 45 phút di chuyển từ nơi họ sống cho tới Trung Tâm Xạ Trị gần nhất. Nick Fletcher, một bệnh nhân ung thư cho biết anh đã phải di chuyển quãng đường hơn 100 dặm mỗi ngày trong 1 tháng từ North Yorkshire tới Leeds để được Xạ Trị.
“Việc bị chẩn đoán ung thư là một cú sốc. Tiếp theo đó bạn nhận ra mình sẽ phải di chuyển nhiều đến như vậy chỉ để được cứu sống. Tất cả những chuyện này khiến mọi thứ trở nên áp lực và căng thẳng hơn rất nhiều”, Nick Fletcher phát biểu trước báo giới.
Bên cạnh đó cũng có những Trung Tâm Y Tế bạo chi nhằm giúp cho bệnh nhân có những trải nghiệm tốt nhất, điển hình như Bệnh Viện Addenbrooke ở Cambridge đã chi 4 triệu bảng Anh ( khoảng 120 tỷ tiền Việt ) sắm 2 máy Xạ Trị mới. Đây là những máy thế hệ mới khiến cho việc tiêu diệt ung thư trở nên chính xác hơn đồng thời giúp rút ngắn thời gian điều trị.
------------
Trông người lại nghĩ đến ta, hiện Việt Nam đang thiếu máy Xạ Trị trầm trọng. Máy Xạ Trị hiện chỉ có ở một số Viện lớn và bản thân những máy Xạ Trị này cũng đang hoạt động với công suất quá tải khủng khiếp dẫn đến chuyện hỏng hóc xảy ra như cơm bữa. Câu chuyện bệnh nhân phải nằm la liệt hành lang để chờ đến lượt Xạ hay những câu chuyện Xạ Trị xuyên đêm đã trở nên quá đỗi bình thường.
Mang bệnh đã khổ mà đi chữa bệnh còn…khổ hơn!!!
Mong rằng thời gian tới mọi thứ sẽ trở nên dễ thở hơn với người bệnh.

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
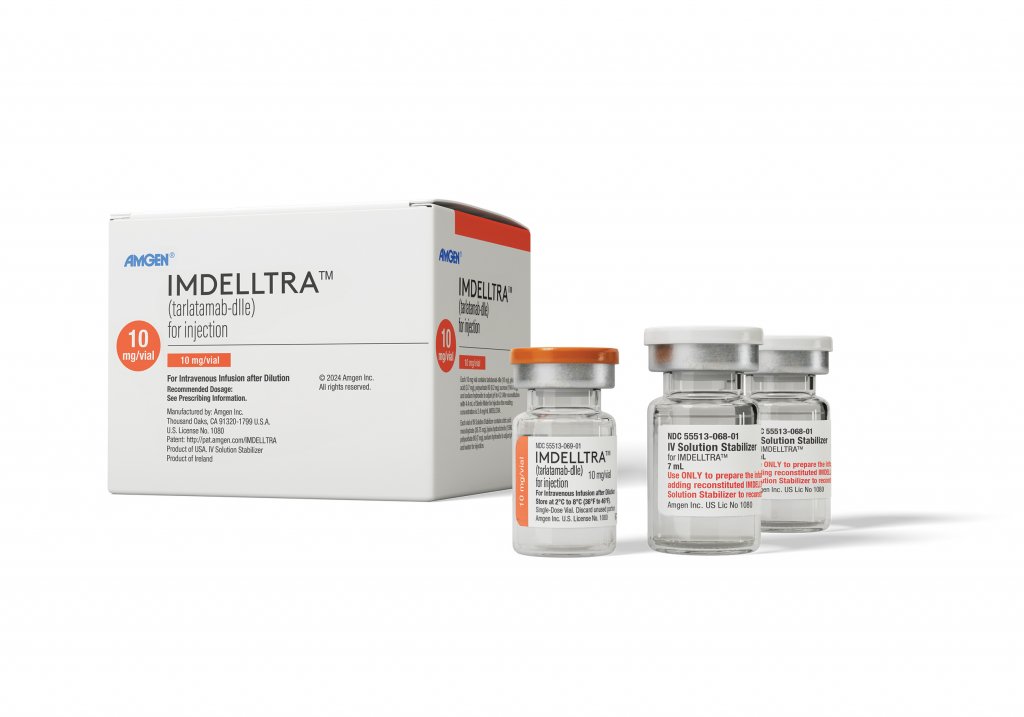
BÀI SỐ 373: TIẾP TỤC BÀN VỀ NGUYÊN NHÂN KHÁNG THUỐC ĐÍCH DO CHUYỂN DẠNG SANG TẾ BÀO NHỎ.
1.Cách đây 10 tháng mình đã từng bàn về việc để thoát khỏi sự truy đuổi của thuốc thì ung thư có thể chuyển đổi hẳn từ dạng KO tế bào nhỏ sang dạng tế bào nhỏ!
Việc này ko thường xuyên xảy ra, nhưng nếu xảy ra, tiên lượng cho bệnh nhân khi đó là RẤT XẤU!
Hôm nay chúng ta trở lại chủ để này khi xuất hiện dấu hiệu cho thấy CÓ VẺ một lời giải đang bắt đầu thành hình!
2. Vào ngày 11/10/2024, Chuyên gia Felix Carl Saalfeld cùng các đồng nghiệp đã công bố nghiên cứu về việc chuyển dạng sang tế bào nhỏ khi kháng Thuốc đích EGFR của bệnh nhân ung thư phổi KO tế bào nhỏ.
Nghiên cứu được thực hiện trên dữ liệu trong 11 năm, kể từ tháng 8/2013 cho đến tháng 6/2024. Tổng cộng 51 bệnh nhân từ 19 Trung Tâm Y Tế tại 5 nước là Mỹ, Đức, Thuỵ Sĩ, Áo và Hy Lạp đã được tuyển vô nghiên cứu.
Trong đó có 47 bệnh nhân đủ điều kiện để phân tích, kết quả cho thấy:
=>> Tỷ lệ bệnh nhân dùng Thuốc đích th3, th2 và th1 lần lượt là 63%, 28% và 9%. Trung vị tuổi của bệnh nhân là 61 tuổi với 62% bệnh nhân trong nghiên cứu là nữ. Tỷ lệ bệnh nhân mắc di căn não tại thời điểm chẩn đoán bệnh, thời điểm ung thư chuyển dạng từ KO tế bào nhỏ sang tế bào nhỏ, và trong suốt quá trình quan sát nghiên cứu lần lượt là 40%, 47% và 72%. Đặc biệt lưu ý, có tới 54% bệnh nhân trong nghiên cứu có tiền sử hút thuốc là và 20% bệnh nhân vẫn hút thuốc tại thời điểm điều trị.
=>> Trung vị thời gian ung thư chuyển dạng từ KO tế bào nhỏ sang tế bào nhỏ là 19 tháng.
=>> Sau khi kháng Thuốc đích do ung thư chuyển dạng từ KO tế bào nhỏ sang tế bào nhỏ, tất cả bệnh nhân đều được điều trị bằng phác đồ CÓ hoá trị Platinum/ Etoposide. Cụ thể, có 17 bệnh nhân điều trị bằng Hoá trị đơn độc, 20 bệnh nhân điều trị bằng Thuốc miễn dịch+ Hoá trị và 10 bệnh nhân điều trị bằng Thuốc đích+ Hoá trị.
Phân tích sống còn cho thấy: Tính từ thời điểm bắt đầu điều trị ung thư tế bào nhỏ, Trung vị thời gian sống không bệnh tiến triển đạt 5 tháng và trung vị thời gian sống còn toàn bộ đạt 11 tháng. Cụ thể:
=>> Trung vị thời gian sống không bệnh tiến triển của phác đồ Thuốc miễn dịch+ Hoá trị, Hoá trị đơn độc và Thuốc đích+ Hoá trị lần lượt là 4 tháng, 4 tháng và 6 tháng.
=>> Trung vị thời gian sống còn toàn bộ của phác đồ Thuốc miễn dịch+ Hoá trị, Hoá trị đơn độc và Thuốc đích+ Hoá trị lần lượt là 13 tháng, 10 tháng và 10 tháng.
MỘT ĐIỀU CỰC KỲ LƯU Ý là:
=>> Khi phân tích mô học của bệnh nhân TRƯỚC và SAU khi ung thư chuyển dạng sang tế bào nhỏ cho thấy: Tỷ lệ bệnh nhân dương tính bộc lộ DLL3 TRƯỚC khi ung thư chuyển dạng sang tế bào nhỏ là 0% nhưng SAU khi ung thư chuyển dạng sang tế bào nhỏ thì tỷ lệ bệnh nhân dương tính bộc lộ DLL3 lên tới tận 93%!!!
Thuốc bom tấn Tarlatamab đã được FDA phê duyệt cấp tốc trong điều trị ung thư phổi tế bào nhỏ ( mình đã đề cập việc này trong bài cũ ) là một loại thuốc nhắm đến DLL3! Vậy với con số gần 100% bệnh nhân dương tính DLL3 khi chuyển dạng từ KO tế bào nhỏ sang tế bào nhỏ, Thuốc Tarlatamab liệu sẽ có hiệu quả điều trị trong bối cảnh này ??? ( Sở dĩ đây vẫn là câu hỏi vì ung thư phổi tế bào nhỏ NGAY TỪ ĐẦU khác với ung thư phổi tế bào nhỏ được chuyển dạng từ KO tế bào nhỏ)
Mấy hôm nay cộng đồng chuyên gia ung thư phổi đang thảo luận rất sôi nổi về phát hiện mới ĐẦY HỨA HẸN này.
Chúng ta cùng chờ xem!!!

 www.facebook.com
www.facebook.com
1.Cách đây 10 tháng mình đã từng bàn về việc để thoát khỏi sự truy đuổi của thuốc thì ung thư có thể chuyển đổi hẳn từ dạng KO tế bào nhỏ sang dạng tế bào nhỏ!
Việc này ko thường xuyên xảy ra, nhưng nếu xảy ra, tiên lượng cho bệnh nhân khi đó là RẤT XẤU!
Hôm nay chúng ta trở lại chủ để này khi xuất hiện dấu hiệu cho thấy CÓ VẺ một lời giải đang bắt đầu thành hình!
2. Vào ngày 11/10/2024, Chuyên gia Felix Carl Saalfeld cùng các đồng nghiệp đã công bố nghiên cứu về việc chuyển dạng sang tế bào nhỏ khi kháng Thuốc đích EGFR của bệnh nhân ung thư phổi KO tế bào nhỏ.
Nghiên cứu được thực hiện trên dữ liệu trong 11 năm, kể từ tháng 8/2013 cho đến tháng 6/2024. Tổng cộng 51 bệnh nhân từ 19 Trung Tâm Y Tế tại 5 nước là Mỹ, Đức, Thuỵ Sĩ, Áo và Hy Lạp đã được tuyển vô nghiên cứu.
Trong đó có 47 bệnh nhân đủ điều kiện để phân tích, kết quả cho thấy:
=>> Tỷ lệ bệnh nhân dùng Thuốc đích th3, th2 và th1 lần lượt là 63%, 28% và 9%. Trung vị tuổi của bệnh nhân là 61 tuổi với 62% bệnh nhân trong nghiên cứu là nữ. Tỷ lệ bệnh nhân mắc di căn não tại thời điểm chẩn đoán bệnh, thời điểm ung thư chuyển dạng từ KO tế bào nhỏ sang tế bào nhỏ, và trong suốt quá trình quan sát nghiên cứu lần lượt là 40%, 47% và 72%. Đặc biệt lưu ý, có tới 54% bệnh nhân trong nghiên cứu có tiền sử hút thuốc là và 20% bệnh nhân vẫn hút thuốc tại thời điểm điều trị.
=>> Trung vị thời gian ung thư chuyển dạng từ KO tế bào nhỏ sang tế bào nhỏ là 19 tháng.
=>> Sau khi kháng Thuốc đích do ung thư chuyển dạng từ KO tế bào nhỏ sang tế bào nhỏ, tất cả bệnh nhân đều được điều trị bằng phác đồ CÓ hoá trị Platinum/ Etoposide. Cụ thể, có 17 bệnh nhân điều trị bằng Hoá trị đơn độc, 20 bệnh nhân điều trị bằng Thuốc miễn dịch+ Hoá trị và 10 bệnh nhân điều trị bằng Thuốc đích+ Hoá trị.
Phân tích sống còn cho thấy: Tính từ thời điểm bắt đầu điều trị ung thư tế bào nhỏ, Trung vị thời gian sống không bệnh tiến triển đạt 5 tháng và trung vị thời gian sống còn toàn bộ đạt 11 tháng. Cụ thể:
=>> Trung vị thời gian sống không bệnh tiến triển của phác đồ Thuốc miễn dịch+ Hoá trị, Hoá trị đơn độc và Thuốc đích+ Hoá trị lần lượt là 4 tháng, 4 tháng và 6 tháng.
=>> Trung vị thời gian sống còn toàn bộ của phác đồ Thuốc miễn dịch+ Hoá trị, Hoá trị đơn độc và Thuốc đích+ Hoá trị lần lượt là 13 tháng, 10 tháng và 10 tháng.
MỘT ĐIỀU CỰC KỲ LƯU Ý là:
=>> Khi phân tích mô học của bệnh nhân TRƯỚC và SAU khi ung thư chuyển dạng sang tế bào nhỏ cho thấy: Tỷ lệ bệnh nhân dương tính bộc lộ DLL3 TRƯỚC khi ung thư chuyển dạng sang tế bào nhỏ là 0% nhưng SAU khi ung thư chuyển dạng sang tế bào nhỏ thì tỷ lệ bệnh nhân dương tính bộc lộ DLL3 lên tới tận 93%!!!
Thuốc bom tấn Tarlatamab đã được FDA phê duyệt cấp tốc trong điều trị ung thư phổi tế bào nhỏ ( mình đã đề cập việc này trong bài cũ ) là một loại thuốc nhắm đến DLL3! Vậy với con số gần 100% bệnh nhân dương tính DLL3 khi chuyển dạng từ KO tế bào nhỏ sang tế bào nhỏ, Thuốc Tarlatamab liệu sẽ có hiệu quả điều trị trong bối cảnh này ??? ( Sở dĩ đây vẫn là câu hỏi vì ung thư phổi tế bào nhỏ NGAY TỪ ĐẦU khác với ung thư phổi tế bào nhỏ được chuyển dạng từ KO tế bào nhỏ)
Mấy hôm nay cộng đồng chuyên gia ung thư phổi đang thảo luận rất sôi nổi về phát hiện mới ĐẦY HỨA HẸN này.
Chúng ta cùng chờ xem!!!

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
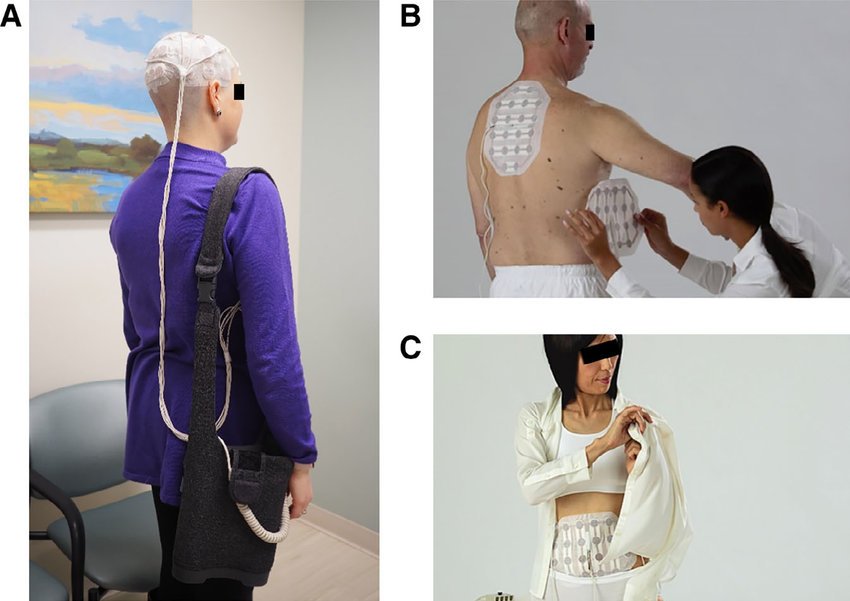
BÀI SỐ 374: LIỆU PHÁP ĐIỆN TRƯỜNG CHÍNH THỨC TRỎ THÀNH TIÊU CHUẨN CHĂM SÓC CHO BỆNH NHÂN UNG THƯ PHỔI KHÔNG TẾ BÀO NHỎ.
1.Chủ đề dùng Liệu Pháp Điện Trường để điều trị ung thư phổi đã được mình bàn nhiều lần trên nhóm.
Tin vui là hôm nay Liệu Pháp Điện Trường đã chính thức trở thành một trong những tiêu chuẩn chăm sóc cho bệnh nhân ung thư phổi.
2. Cách đây chưa đầy 24 tiếng, tức vào ngày 15/10/2024, Cục quản lý thực phẩm dược phẩm Hoa Kỳ FDA đã phê duyệt Thiết bị Optune Lua sử dụng ĐỒNG THỜI cùng Thuốc miễn dịch ( ức chế PD1/PDL1 ) hoặc Thuốc hoá trị Docetaxel khi điều trị cho bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn di căn có bệnh tiến triển trong hoặc sau khi Hoá Trị Platinum.
Quyết định này được thông qua sau thành công ở phase3 của Nghiên cứu LUNAR. Nghiên cứu LUNAR được thiết kế để so sánh đối đầu giữa việc sử dụng Thiết bị Optune Lua + Thuốc miễn dịch ( hoặc Docetaxel ) với việc dùng Thuốc miễn dịch ( hoặc Docetaxel ) đơn độc.
Kết quả phân tích cho thấy:
=>> Trung vị thời gian sống còn toàn bộ của Phác đồ Thiết bị Optune Lua + Thuốc miễn dịch ( hoặc Docetaxel ) DÀI HƠN 3.3 tháng so với Phác đồ Thuốc miễn dịch ( hoặc Docetaxel ) đơn độc, cụ thể là 13.2 tháng so với 9.9 tháng.
=>> Xét riêng phân nhóm: trung vị thời gian sống còn toàn bộ của Phác đồ Thiết bị Optune Lua + Thuốc miễn dịch DÀI HƠN 8 tháng so với Phác đồ Thuốc miễn dịch đơn độc, cụ thể là 19.0 tháng so với 10.8 tháng.
=>> Xét riêng phân nhóm: trung vị thời gian sống còn toàn bộ của Phác đồ Thiết bị Optune Lua + Docetaxel dài hơn 2.2 tháng so với Phác đồ Docetaxel đơn độc, cụ thể là 11.1 tháng so với 8.9 tháng. Dù vậy, con số cải thiện 2.2 tháng này KO đạt được ý nghĩa về thống kê.
=>> Thiết bị Optune Lua sở hữu khả năng dung nạp tốt khi ko có tác dụng phụ mức độ 4 và 5 nào được ghi nhận. Tác dụng phụ mà bệnh nhân gặp phải chủ yếu ở mức độ 1 hoặc 2, số bệnh nhân mắc tác dụng phụ mức độ 3 chỉ là 4%.
QUAN ĐIỂM CỦA CHUYÊN GIA:
=>> Thật tốt khi FDA gia tăng lựa chọn cho bệnh nhân ung thư phổi. Dù vậy, cái giá 21.000 usd cho mỗi tháng sử dụng thiết bị Optune Lua, bên cạnh việc người bệnh còn phải đeo nó tối thiểu là 18 tiếng mỗi ngày!!!
=>> Tôi cũng tò mò muốn biết mọi người nghĩ gì? Quan điểm cá nhân, tôi thấy KHÓ giải thích triệt để được với sự phê duyệt này từ FDA. Mẫu bệnh nhân dùng Thuốc miễn dịch trong nghiên cứu là tương đối nhỏ, chưa kể tiêu chuẩn chăm sóc hiện giờ trong bước 2 của chúng ta ko thực sự còn là Thuốc miễn dịch đơn độc nữa. Rồi thì việc yêu cầu bệnh nhân đeo một thiết bị cồng kềnh bên mình tối thiểu là 18 tiếng một ngày???
=>> Hoàn toàn đồng ý! Việc phê duyệt này chưa hoàn toàn phù hợp với chiến lược điều trị hiện nay của chúng tôi. Nếu sử dụng- nó sẽ được chỉ định cho một phân nhóm bệnh nhân RẤT CHỌN LỌC!

 www.facebook.com
www.facebook.com
1.Chủ đề dùng Liệu Pháp Điện Trường để điều trị ung thư phổi đã được mình bàn nhiều lần trên nhóm.
Tin vui là hôm nay Liệu Pháp Điện Trường đã chính thức trở thành một trong những tiêu chuẩn chăm sóc cho bệnh nhân ung thư phổi.
2. Cách đây chưa đầy 24 tiếng, tức vào ngày 15/10/2024, Cục quản lý thực phẩm dược phẩm Hoa Kỳ FDA đã phê duyệt Thiết bị Optune Lua sử dụng ĐỒNG THỜI cùng Thuốc miễn dịch ( ức chế PD1/PDL1 ) hoặc Thuốc hoá trị Docetaxel khi điều trị cho bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn di căn có bệnh tiến triển trong hoặc sau khi Hoá Trị Platinum.
Quyết định này được thông qua sau thành công ở phase3 của Nghiên cứu LUNAR. Nghiên cứu LUNAR được thiết kế để so sánh đối đầu giữa việc sử dụng Thiết bị Optune Lua + Thuốc miễn dịch ( hoặc Docetaxel ) với việc dùng Thuốc miễn dịch ( hoặc Docetaxel ) đơn độc.
Kết quả phân tích cho thấy:
=>> Trung vị thời gian sống còn toàn bộ của Phác đồ Thiết bị Optune Lua + Thuốc miễn dịch ( hoặc Docetaxel ) DÀI HƠN 3.3 tháng so với Phác đồ Thuốc miễn dịch ( hoặc Docetaxel ) đơn độc, cụ thể là 13.2 tháng so với 9.9 tháng.
=>> Xét riêng phân nhóm: trung vị thời gian sống còn toàn bộ của Phác đồ Thiết bị Optune Lua + Thuốc miễn dịch DÀI HƠN 8 tháng so với Phác đồ Thuốc miễn dịch đơn độc, cụ thể là 19.0 tháng so với 10.8 tháng.
=>> Xét riêng phân nhóm: trung vị thời gian sống còn toàn bộ của Phác đồ Thiết bị Optune Lua + Docetaxel dài hơn 2.2 tháng so với Phác đồ Docetaxel đơn độc, cụ thể là 11.1 tháng so với 8.9 tháng. Dù vậy, con số cải thiện 2.2 tháng này KO đạt được ý nghĩa về thống kê.
=>> Thiết bị Optune Lua sở hữu khả năng dung nạp tốt khi ko có tác dụng phụ mức độ 4 và 5 nào được ghi nhận. Tác dụng phụ mà bệnh nhân gặp phải chủ yếu ở mức độ 1 hoặc 2, số bệnh nhân mắc tác dụng phụ mức độ 3 chỉ là 4%.
QUAN ĐIỂM CỦA CHUYÊN GIA:
=>> Thật tốt khi FDA gia tăng lựa chọn cho bệnh nhân ung thư phổi. Dù vậy, cái giá 21.000 usd cho mỗi tháng sử dụng thiết bị Optune Lua, bên cạnh việc người bệnh còn phải đeo nó tối thiểu là 18 tiếng mỗi ngày!!!
=>> Tôi cũng tò mò muốn biết mọi người nghĩ gì? Quan điểm cá nhân, tôi thấy KHÓ giải thích triệt để được với sự phê duyệt này từ FDA. Mẫu bệnh nhân dùng Thuốc miễn dịch trong nghiên cứu là tương đối nhỏ, chưa kể tiêu chuẩn chăm sóc hiện giờ trong bước 2 của chúng ta ko thực sự còn là Thuốc miễn dịch đơn độc nữa. Rồi thì việc yêu cầu bệnh nhân đeo một thiết bị cồng kềnh bên mình tối thiểu là 18 tiếng một ngày???
=>> Hoàn toàn đồng ý! Việc phê duyệt này chưa hoàn toàn phù hợp với chiến lược điều trị hiện nay của chúng tôi. Nếu sử dụng- nó sẽ được chỉ định cho một phân nhóm bệnh nhân RẤT CHỌN LỌC!

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
BÀI SỐ 375: MỘT BƯỚC NGOẶT TRONG ĐIỀU TRỊ UNG THƯ PHỔI- CHÚNG TA ĐANG TIẾN GẦN HƠN TỚI VIỆC CHỮA KHỎI UNG THƯ!!!
1.Vào ngày 14/10/2024, Chuyên gia Mariano Provencio cùng các đồng nghiệp đã cập nhật dữ liệu mới nhất ở phase2 của nghiên cứu NADIM.
2. Nghiên cứu NADIM được thiết kế để đánh giá hiệu quả của Phác đồ tân bổ trợ TRƯỚC mổ bằng 3 chu kỳ Hoá trị+ Thuốc miễn dịch Nivolumab rồi SAU mổ bổ trợ 1 năm bằng Thuốc miễn dịch Nivolumab khi điều trị cho những bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn 3A có thể mổ cắt bỏ ÂM TÍNH đột biến gen EGFR, ALK.
Tổng cộng 51 bệnh nhân từ 18 Trung Tâm Y Tế trên toàn lãnh thổ Tây Ban Nha đã được tuyển vô nghiên cứu. Trong đó, 46 bệnh nhân thuộc nhóm có dự định điều trị ITT với 34 nam ( chiếm 74%) và 12 nữ ( chiếm 26%). Nghiên cứu được bắt đầu vào ngày 26/4/2017 và thời điểm cut-off dữ liệu là hơn 6 năm sau đó tức vào ngày 11/7/2023.
Tại trung vị thời gian theo dõi 5 NĂM, kết quả phân tích cho thấy:
=>> Tỷ lệ bệnh nhân đạt mốc sống không bệnh tiến triển 5 năm ở nhóm có dự định điều trị ITT là 65%.
=>> Tỷ lệ bệnh nhân đạt mốc sống còn toàn bộ 5 năm ở nhóm có dự định điều trị ITT là 69.3%.
=>> Đặc biệt, với những bệnh nhân đáp ứng hoàn toàn mô bệnh học thì tỷ lệ đạt mốc sống không bệnh tiến triển 5 năm và sống còn toàn bộ 5 năm lần lượt là 92% và 95.8%. Trong khi con số này ở những bệnh nhân không đáp ứng hoàn toàn mô bệnh học là 60% và 66%.
=>> Tỷ lệ bệnh nhân mắc tác dụng phụ mức độ 3 trở lên là 30% ở giai đoạn tân bổ trợ và 19% ở giai đoạn bổ trợ.
Nhóm nghiên cứu kết luận :” Nghiên cứu NADIM là nghiên cứu đầu tiên chứng minh lợi ích sống còn SAU 5 NĂM của Thuốc miễn dịch trong bối cảnh trước và sau phẫu thuật đối với bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn 3A có thể mổ cắt bỏ. Dữ liệu này tiếp tục ủng hộ đây sẽ là một chiến lược đầy hứa hẹn hướng tới mục tiêu cải thiện sống còn cho bệnh nhân”.
QUAN ĐIỂM CỦA CHUYÊN GIA:
=>> Thực sự ấn tượng! Gần 70% bệnh nhân vẫn còn sống SAU 5 NĂM!!! Thật vui mừng khi những tiến bộ kiểu này đang đưa chúng ta tới gần hơn tới việc CHỮA KHỎI căn bệnh ung thư!!!
=>> Dù nghiên cứu mang 1 điểm yếu là ko có nhánh đối chứng nhưng cách thiết kế của nó vẫn đủ tốt để được công nhận là một cột mốc trong lĩnh vực chăm sóc và điều trị ung thư phổi. Chiến lược này đã giúp gần 70% bệnh nhân vẫn còn sống sau 5 năm!!! Những nhà viết sử Y Học hãy ghi nhớ điều này: Đây là một bước ngoặt thực sự!!!

 www.facebook.com
www.facebook.com
1.Vào ngày 14/10/2024, Chuyên gia Mariano Provencio cùng các đồng nghiệp đã cập nhật dữ liệu mới nhất ở phase2 của nghiên cứu NADIM.
2. Nghiên cứu NADIM được thiết kế để đánh giá hiệu quả của Phác đồ tân bổ trợ TRƯỚC mổ bằng 3 chu kỳ Hoá trị+ Thuốc miễn dịch Nivolumab rồi SAU mổ bổ trợ 1 năm bằng Thuốc miễn dịch Nivolumab khi điều trị cho những bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn 3A có thể mổ cắt bỏ ÂM TÍNH đột biến gen EGFR, ALK.
Tổng cộng 51 bệnh nhân từ 18 Trung Tâm Y Tế trên toàn lãnh thổ Tây Ban Nha đã được tuyển vô nghiên cứu. Trong đó, 46 bệnh nhân thuộc nhóm có dự định điều trị ITT với 34 nam ( chiếm 74%) và 12 nữ ( chiếm 26%). Nghiên cứu được bắt đầu vào ngày 26/4/2017 và thời điểm cut-off dữ liệu là hơn 6 năm sau đó tức vào ngày 11/7/2023.
Tại trung vị thời gian theo dõi 5 NĂM, kết quả phân tích cho thấy:
=>> Tỷ lệ bệnh nhân đạt mốc sống không bệnh tiến triển 5 năm ở nhóm có dự định điều trị ITT là 65%.
=>> Tỷ lệ bệnh nhân đạt mốc sống còn toàn bộ 5 năm ở nhóm có dự định điều trị ITT là 69.3%.
=>> Đặc biệt, với những bệnh nhân đáp ứng hoàn toàn mô bệnh học thì tỷ lệ đạt mốc sống không bệnh tiến triển 5 năm và sống còn toàn bộ 5 năm lần lượt là 92% và 95.8%. Trong khi con số này ở những bệnh nhân không đáp ứng hoàn toàn mô bệnh học là 60% và 66%.
=>> Tỷ lệ bệnh nhân mắc tác dụng phụ mức độ 3 trở lên là 30% ở giai đoạn tân bổ trợ và 19% ở giai đoạn bổ trợ.
Nhóm nghiên cứu kết luận :” Nghiên cứu NADIM là nghiên cứu đầu tiên chứng minh lợi ích sống còn SAU 5 NĂM của Thuốc miễn dịch trong bối cảnh trước và sau phẫu thuật đối với bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn 3A có thể mổ cắt bỏ. Dữ liệu này tiếp tục ủng hộ đây sẽ là một chiến lược đầy hứa hẹn hướng tới mục tiêu cải thiện sống còn cho bệnh nhân”.
QUAN ĐIỂM CỦA CHUYÊN GIA:
=>> Thực sự ấn tượng! Gần 70% bệnh nhân vẫn còn sống SAU 5 NĂM!!! Thật vui mừng khi những tiến bộ kiểu này đang đưa chúng ta tới gần hơn tới việc CHỮA KHỎI căn bệnh ung thư!!!
=>> Dù nghiên cứu mang 1 điểm yếu là ko có nhánh đối chứng nhưng cách thiết kế của nó vẫn đủ tốt để được công nhận là một cột mốc trong lĩnh vực chăm sóc và điều trị ung thư phổi. Chiến lược này đã giúp gần 70% bệnh nhân vẫn còn sống sau 5 năm!!! Những nhà viết sử Y Học hãy ghi nhớ điều này: Đây là một bước ngoặt thực sự!!!

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
BÀI SỐ 376: XUẤT HIỆN PHƯƠNG PHÁP MỚI ĐẦY HỨA HẸN NHẰM GIÚP DỰ ĐOÁN NGUY CƠ DI CĂN NÃO Ở BỆNH NHÂN UNG THƯ PHỔI.
1.Vào ngày 8/10/2024, Chuyên gia Gelareh Zadeh cùng các đồng nghiệp đã công bố nghiên cứu về một Phương pháp mới đang được phát triển nhằm dự đoán nguy cơ di căn não ở bệnh nhân ung thư phổi.
2. Ung thư di căn đến não đã làm giảm đáng kể thời gian sống còn của bệnh nhân khi trung vị thời gian sống còn của người bệnh lúc này chỉ còn từ 10 tháng cho đến 16 tháng. Thật không may, khi được phát hiện, đại đa số các khối u não đều là ác tính.
Việc dự đoán nguy cơ di căn não của bệnh nhân ung thư vẫn là một thách thức lớn. Thông thường, chỉ khi người bệnh xuất hiện các triệu chứng điển hỉnh như đau đầu, chóng mặt, nôn mửa…thì việc di căn não mới được phát hiện và việc điều trị lúc này như phẫu thuật hay xạ trị chủ yếu chỉ còn mang vai trò chăm sóc giảm nhẹ.
Dự đoán nguy cơ di căn não của bệnh nhân có nhu cầu rất lớn nhưng hiện tại không có phương pháp đủ tin cậy nào được thực hiện trong thực hành lâm sàng.
Chuyên gia Gelareh Zadeh phát biểu:” Phương pháp của chúng tôi giúp xác định những bệnh nhân có nguy cơ di căn não, để từ đó tiến hành theo dõi chặt chẽ và có thể bắt đầu điều trị càng sớm càng tốt cho nhóm đối tượng này ”.
Phương pháp do nhóm chuyên gia Gelareh Zadeh phát triển dựa trên việc phân tích các tín hiệu có trong quá trình methyl hoá DNA ở khối u ( đang phát triển thêm cả kỹ thuật phân tích trên mẫu máu) của bệnh nhân. Phương pháp này sẽ giúp xác định nguy cơ di căn não là cao hay thấp trong thời gian 5 năm kể từ khi bị chẩn đoán mắc ung thư của người bệnh. Độ chính xác của cách tiếp cận này cao hơn nhiều so với cách xác định nguy cơ di căn não dựa trên giai đoạn bệnh đang được áp dụng rộng rãi hiện nay, cụ thể là 81% so với 65%!
Chuyên gia Jeffrey Zuccato, một thành viên trong nhóm nghiên cứu phát biểu trước báo giới:” Chúng tôi đã thực hiện nghiên cứu trên 402 mẫu mô và huyết tương được lấy từ 346 bệnh nhân ung thư phổi biểu mô tuyến. Trong 346 bệnh nhân này đã bao gồm cả những bệnh nhân di căn não và những bệnh nhân CHƯA di căn não. Phương pháp do chúng tôi phát triển giúp dự đoán nguy cơ di căn não CHÍNH XÁC HƠN các phương pháp khác đã từng được sử dụng từ trước cho đến nay. Phương pháp đặc biệt này có độ chính xác ĐỦ CAO để có thể thay đổi chiến lược điều trị trong thực hành lâm sàng”.
Liệu phương pháp này sẽ trở thành một tiêu chuẩn chính thức trong chăm sóc và điều trị?
Chúng ta cùng chờ xem!!!

 www.facebook.com
www.facebook.com
1.Vào ngày 8/10/2024, Chuyên gia Gelareh Zadeh cùng các đồng nghiệp đã công bố nghiên cứu về một Phương pháp mới đang được phát triển nhằm dự đoán nguy cơ di căn não ở bệnh nhân ung thư phổi.
2. Ung thư di căn đến não đã làm giảm đáng kể thời gian sống còn của bệnh nhân khi trung vị thời gian sống còn của người bệnh lúc này chỉ còn từ 10 tháng cho đến 16 tháng. Thật không may, khi được phát hiện, đại đa số các khối u não đều là ác tính.
Việc dự đoán nguy cơ di căn não của bệnh nhân ung thư vẫn là một thách thức lớn. Thông thường, chỉ khi người bệnh xuất hiện các triệu chứng điển hỉnh như đau đầu, chóng mặt, nôn mửa…thì việc di căn não mới được phát hiện và việc điều trị lúc này như phẫu thuật hay xạ trị chủ yếu chỉ còn mang vai trò chăm sóc giảm nhẹ.
Dự đoán nguy cơ di căn não của bệnh nhân có nhu cầu rất lớn nhưng hiện tại không có phương pháp đủ tin cậy nào được thực hiện trong thực hành lâm sàng.
Chuyên gia Gelareh Zadeh phát biểu:” Phương pháp của chúng tôi giúp xác định những bệnh nhân có nguy cơ di căn não, để từ đó tiến hành theo dõi chặt chẽ và có thể bắt đầu điều trị càng sớm càng tốt cho nhóm đối tượng này ”.
Phương pháp do nhóm chuyên gia Gelareh Zadeh phát triển dựa trên việc phân tích các tín hiệu có trong quá trình methyl hoá DNA ở khối u ( đang phát triển thêm cả kỹ thuật phân tích trên mẫu máu) của bệnh nhân. Phương pháp này sẽ giúp xác định nguy cơ di căn não là cao hay thấp trong thời gian 5 năm kể từ khi bị chẩn đoán mắc ung thư của người bệnh. Độ chính xác của cách tiếp cận này cao hơn nhiều so với cách xác định nguy cơ di căn não dựa trên giai đoạn bệnh đang được áp dụng rộng rãi hiện nay, cụ thể là 81% so với 65%!
Chuyên gia Jeffrey Zuccato, một thành viên trong nhóm nghiên cứu phát biểu trước báo giới:” Chúng tôi đã thực hiện nghiên cứu trên 402 mẫu mô và huyết tương được lấy từ 346 bệnh nhân ung thư phổi biểu mô tuyến. Trong 346 bệnh nhân này đã bao gồm cả những bệnh nhân di căn não và những bệnh nhân CHƯA di căn não. Phương pháp do chúng tôi phát triển giúp dự đoán nguy cơ di căn não CHÍNH XÁC HƠN các phương pháp khác đã từng được sử dụng từ trước cho đến nay. Phương pháp đặc biệt này có độ chính xác ĐỦ CAO để có thể thay đổi chiến lược điều trị trong thực hành lâm sàng”.
Liệu phương pháp này sẽ trở thành một tiêu chuẩn chính thức trong chăm sóc và điều trị?
Chúng ta cùng chờ xem!!!

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
BÀI SỐ 377: TIẾN BỘ LIÊN TỤC XUẤT HIỆN TRONG ĐIỀU TRỊ UNG THƯ PHỔI TẾ BÀO NHỎ.
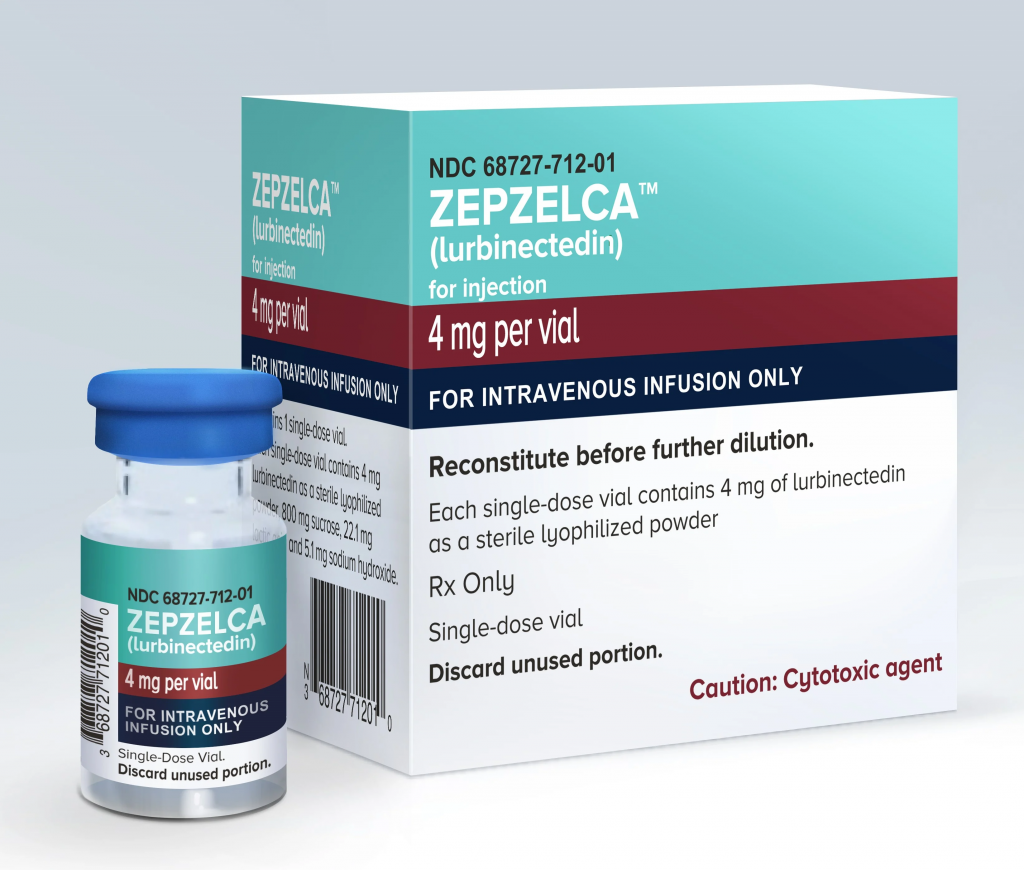
Vào ngày 15/10/2024, Tập đoàn dược phẩm Jazz Pharmaceuticals đã ra thông cáo báo chí về dữ liệu mới nhất ở phase3 của Nghiên cứu IMFORTE. Nghiên cứu IMFORTE được thiết kế để so sánh hiệu quả của phác đồ gộp Lurbinectedin + Atezolizumab với phác đồ Atezolizumab đơn độc khi dùng làm điều trị duy trì cho những bệnh nhân ung thư phổi tế bào nhỏ giai đoạn lan tràn ĐÃ trải qua điều trị BƯỚC ĐẦU bằng phác đồ Carboplatin+ Etoposide + Atezolizumab.
Tổng cộng 690 bệnh nhân từ 119 Trung Tâm Y Tế trên toàn cầu đã được tuyển vô nghiên cứu. Kết quả phân tích cho thấy:
=>> Duy trì bằng phác đồ gộp Lurbinectedin + Atezolizumab cho CẢI THIỆN ĐÁNG KỂ về thời gian sống không bệnh tiến triển VÀ thời gian sống còn toàn bộ so với phác đồ dùng Atezolizumab đơn độc!
Rob Iannone, phó chủ tịch điều hành của Tập đoàn dược phẩm Jazz Pharmaceuticals phát biểu trước báo giới:” Kết quả rất khả quan ở phase3 của nghiên cứu IMFORTE đã cho thấy lợi ích của việc kết hợp Lurbinectedin + Atezolizumab khi làm điều trị duy trì ở bước đầu cho bệnh nhân ung thư phổi tế bào nhỏ giai đoạn lan tràn. Điều trị duy trì bằng phác đồ gộp Lurbinectedin + Atezolizumab đã làm chậm tiến triển và kéo dài thời gian sống còn cho những bệnh nhân mắc căn bệnh tàn khốc này”.
Dữ liệu của nghiên cứu sẽ được Tập đoàn dược phẩm Jazz Pharmaceuticals báo cáo trong một Hội Nghị gần nhất!
Với những tiến bộ đột phá LIÊN TỤC trong thời gian gần đầy, tiên lượng sống còn cho bệnh nhân ung thư phổi tế bào nhỏ đang trở nên tốt hơn rất nhiều và dần tiệm cận mức lợi ích ngang ung thư phổi không tế bào nhỏ.
Một chiến thắng cho tất cả chúng ta! Chúc mừng cộng đồng ung thư phổi!

 www.facebook.com
www.facebook.com
Vào ngày 15/10/2024, Tập đoàn dược phẩm Jazz Pharmaceuticals đã ra thông cáo báo chí về dữ liệu mới nhất ở phase3 của Nghiên cứu IMFORTE. Nghiên cứu IMFORTE được thiết kế để so sánh hiệu quả của phác đồ gộp Lurbinectedin + Atezolizumab với phác đồ Atezolizumab đơn độc khi dùng làm điều trị duy trì cho những bệnh nhân ung thư phổi tế bào nhỏ giai đoạn lan tràn ĐÃ trải qua điều trị BƯỚC ĐẦU bằng phác đồ Carboplatin+ Etoposide + Atezolizumab.
Tổng cộng 690 bệnh nhân từ 119 Trung Tâm Y Tế trên toàn cầu đã được tuyển vô nghiên cứu. Kết quả phân tích cho thấy:
=>> Duy trì bằng phác đồ gộp Lurbinectedin + Atezolizumab cho CẢI THIỆN ĐÁNG KỂ về thời gian sống không bệnh tiến triển VÀ thời gian sống còn toàn bộ so với phác đồ dùng Atezolizumab đơn độc!
Rob Iannone, phó chủ tịch điều hành của Tập đoàn dược phẩm Jazz Pharmaceuticals phát biểu trước báo giới:” Kết quả rất khả quan ở phase3 của nghiên cứu IMFORTE đã cho thấy lợi ích của việc kết hợp Lurbinectedin + Atezolizumab khi làm điều trị duy trì ở bước đầu cho bệnh nhân ung thư phổi tế bào nhỏ giai đoạn lan tràn. Điều trị duy trì bằng phác đồ gộp Lurbinectedin + Atezolizumab đã làm chậm tiến triển và kéo dài thời gian sống còn cho những bệnh nhân mắc căn bệnh tàn khốc này”.
Dữ liệu của nghiên cứu sẽ được Tập đoàn dược phẩm Jazz Pharmaceuticals báo cáo trong một Hội Nghị gần nhất!
Với những tiến bộ đột phá LIÊN TỤC trong thời gian gần đầy, tiên lượng sống còn cho bệnh nhân ung thư phổi tế bào nhỏ đang trở nên tốt hơn rất nhiều và dần tiệm cận mức lợi ích ngang ung thư phổi không tế bào nhỏ.
Một chiến thắng cho tất cả chúng ta! Chúc mừng cộng đồng ung thư phổi!

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
BÀI SỐ 378: DÒNG THUỐC PROTAC CÓ THỂ TẠO NÊN MỘT CUỘC CÁCH MẠNG MỚI TRONG ĐIỀU TRỊ UNG THƯ PHỔI VÀO NĂM 2027.
Kể từ khi ra đời, Thuốc đích đã tạo nên một cuộc cách mạng kỳ diệu trong chăm sóc và điều trị ung thư phổi. Quan niệm và cái nhìn về ung thư phổi đã thay đổi từ tận gốc rễ kể từ khi có sự góp mặt của Thuốc đích.
Thuốc đích hoạt động theo nguyên lý ỨC CHẾ các protein có hại chịu trách nhiệm chính cho sự phát triển của ung thư. Việc ức chế này đã mang lại hiệu quả ngoạn mục khi làm ung thư thoái lui và giúp người bệnh trở lại cuộc sống có chất lượng như người bình thường. Tuy vậy, Thuốc đích với bản chất chỉ là ỨC CHẾ- nên khi thời gian qua đi, ung thư sẽ học được cách thoát khỏi sự truy đuổi của thuốc, tình trạng kháng thuốc xảy ra là điều ko thể tránh khỏi.
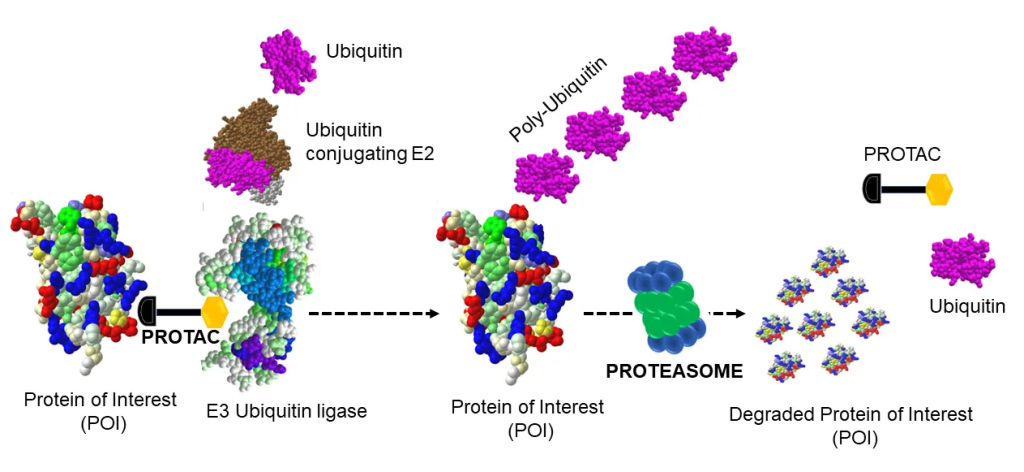
Để khắc phục tình trạng này, các nhà khoa học đã giải quyết vấn đề bằng một cách tiếp cận khác. Đó là thay vì ỨC CHẾ thì giờ chúng ta sẽ PHÂN HUỶ luôn các protein gây hại. Các dòng thuốc PROTAC được thiết kế để hoạt động theo nguyên lý này!
Ngoài cách tiếp cận phân huỷ các protein gây hại, các dòng thuốc PROTAC còn nhắm đến các protein trong vi môi trường u khi chúng đóng vai trò quan trọng trong việc giúp khối u sống sót bằng cách trốn tránh sự truy đuổi của Hệ Miễn Dịch. Thuốc PROTAC sẽ phân huỷ các protein ức chế miễn dịch qua đó tăng cường hiệu quả của các Thuốc miễn dịch hiện có và cho phép hệ miễn dịch nhận ra rồi tấn công mạnh mẽ vào khối u!
Dù sở hữu những tính năng tiên tiến, các dòng Thuốc PROTAC cũng ko phải ko có điểm yếu. Một trong những thách thức lớn nhất mà các nhà khoa học cần phải vượt qua là đảm bảo việc phân huỷ các protein một cách có CHỌN LỌC để ko làm ảnh hưởng tới hoạt động bình thường của các tế bào. Nếu việc CHỌN LỌC này ko được thực hiện, các tác dụng phụ ko mong muốn với những độc tính ko lường trước có thể xảy ra!
Hiện có hơn 50 loại Thuốc PROTAC đang được nghiên cứu và phát triển. Dự kiến thuốc PROTAC đầu tiên sẽ được phê duyệt vào năm 2027!
Liệu một cuộc cách mạng mới sẽ được bắt đầu?
Chúng ta cùng chờ xem!

 www.facebook.com
www.facebook.com
Kể từ khi ra đời, Thuốc đích đã tạo nên một cuộc cách mạng kỳ diệu trong chăm sóc và điều trị ung thư phổi. Quan niệm và cái nhìn về ung thư phổi đã thay đổi từ tận gốc rễ kể từ khi có sự góp mặt của Thuốc đích.
Thuốc đích hoạt động theo nguyên lý ỨC CHẾ các protein có hại chịu trách nhiệm chính cho sự phát triển của ung thư. Việc ức chế này đã mang lại hiệu quả ngoạn mục khi làm ung thư thoái lui và giúp người bệnh trở lại cuộc sống có chất lượng như người bình thường. Tuy vậy, Thuốc đích với bản chất chỉ là ỨC CHẾ- nên khi thời gian qua đi, ung thư sẽ học được cách thoát khỏi sự truy đuổi của thuốc, tình trạng kháng thuốc xảy ra là điều ko thể tránh khỏi.
Để khắc phục tình trạng này, các nhà khoa học đã giải quyết vấn đề bằng một cách tiếp cận khác. Đó là thay vì ỨC CHẾ thì giờ chúng ta sẽ PHÂN HUỶ luôn các protein gây hại. Các dòng thuốc PROTAC được thiết kế để hoạt động theo nguyên lý này!
Ngoài cách tiếp cận phân huỷ các protein gây hại, các dòng thuốc PROTAC còn nhắm đến các protein trong vi môi trường u khi chúng đóng vai trò quan trọng trong việc giúp khối u sống sót bằng cách trốn tránh sự truy đuổi của Hệ Miễn Dịch. Thuốc PROTAC sẽ phân huỷ các protein ức chế miễn dịch qua đó tăng cường hiệu quả của các Thuốc miễn dịch hiện có và cho phép hệ miễn dịch nhận ra rồi tấn công mạnh mẽ vào khối u!
Dù sở hữu những tính năng tiên tiến, các dòng Thuốc PROTAC cũng ko phải ko có điểm yếu. Một trong những thách thức lớn nhất mà các nhà khoa học cần phải vượt qua là đảm bảo việc phân huỷ các protein một cách có CHỌN LỌC để ko làm ảnh hưởng tới hoạt động bình thường của các tế bào. Nếu việc CHỌN LỌC này ko được thực hiện, các tác dụng phụ ko mong muốn với những độc tính ko lường trước có thể xảy ra!
Hiện có hơn 50 loại Thuốc PROTAC đang được nghiên cứu và phát triển. Dự kiến thuốc PROTAC đầu tiên sẽ được phê duyệt vào năm 2027!
Liệu một cuộc cách mạng mới sẽ được bắt đầu?
Chúng ta cùng chờ xem!

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
BÀI SỐ 379: THÊM DẤU ẤN SINH HỌC CÓ THỂ DÙNG ĐỂ LÊN CHIẾN LƯỢC ĐIỀU TRỊ CHO BỆNH NHÂN UNG THƯ PHỔI KHÔNG TẾ BÀO NHỎ.
1.Vào ngày 22/10/2024, Chuyên gia Filippo G. Dall'Olio cùng các đồng nghiệp đã công bố nghiên cứu về thông số Thể Tích Tăng Chuyển Hoá u MTV khi chụp PET/CT-18F FDG có thể làm dấu ấn sinh học cho bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn tiến triển.
2. Tổng cộng 518 bệnh nhân từ 11 Trung Tâm Y Tế từ 4 quốc gia đã được tuyển vô nghiên cứu. Toàn bộ bệnh nhân trong nghiên cứu đều là ung thư phổi không tế bào nhỏ giai đoạn tiến triển và có xác nhận bệnh bằng chụp PET nội trong 42 ngày kể từ lúc bắt đầu điều trị BƯỚC ĐẦU. Trong đó:
-> Có 167 bệnh nhân điều trị bằng Thuốc miễn dịch đơn độc.
-> Có 257 bệnh nhân điều trị bằng Thuốc miễn dịch + Hoá trị.
-> Có 94 bệnh nhân điều trị bằng Hoá Trị đơn độc.
Lấy trung vị Thể Tích Tăng Chuyển Hoá u MTV là 99cm3 làm mốc, chúng ta định nghĩa những bệnh nhân có Thể Tích Tăng Chuyển Hoá u MTV CAO là khi MTV >= 99cm3.
Kết quả phân tích cho thấy:
=>> Với những bệnh nhân điều trị bằng phác đồ Thuốc miễn dịch đơn độc: Trung vị thời gian sống còn toàn bộ của những bệnh nhân sở hữu MTV cao NGẮN HƠN những bệnh nhân sở hữu MTV thấp, cụ thể là 11.4 tháng so với 29.6 tháng ( P< 0.0012)
=>> Với những bệnh nhân điều trị bằng phác đồ Thuốc miễn dịch + Hoá Trị: Thể Tích Tăng Chuyển Hoá u MTV KO liên quan đến thời gian sống còn khi P=0.099.
=>> Với những bệnh nhân sở hữu MTV cao VÀ dương tính bộc lộ miễn dịch PDL1 >=1%, điều trị bằng phác đồ Thuốc miễn dịch+ Hoá trị cho trung vị thời gian sống còn toàn bộ DÀI HƠN so với dùng Thuốc miễn dịch đơn độc, cụ thể là 20 tháng so với 11.4 tháng ( P=0.026) trong khi sống còn là KO khác biệt ở những bệnh nhân sở hữu MTV thấp.
Nhóm nghiên cứu kết luận:” Khi chụp PET/CT, thông số Thể Tích Tăng Chuyển Hoá u MTV có thể đóng vai trò là một dấu ấn sinh học nhằm giúp lên chiến lược chọn phác đồ tốt nhất cho những bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn tiến triển dương tính bộc lộ miễn dịch PDL1”.

 www.facebook.com
www.facebook.com
1.Vào ngày 22/10/2024, Chuyên gia Filippo G. Dall'Olio cùng các đồng nghiệp đã công bố nghiên cứu về thông số Thể Tích Tăng Chuyển Hoá u MTV khi chụp PET/CT-18F FDG có thể làm dấu ấn sinh học cho bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn tiến triển.
2. Tổng cộng 518 bệnh nhân từ 11 Trung Tâm Y Tế từ 4 quốc gia đã được tuyển vô nghiên cứu. Toàn bộ bệnh nhân trong nghiên cứu đều là ung thư phổi không tế bào nhỏ giai đoạn tiến triển và có xác nhận bệnh bằng chụp PET nội trong 42 ngày kể từ lúc bắt đầu điều trị BƯỚC ĐẦU. Trong đó:
-> Có 167 bệnh nhân điều trị bằng Thuốc miễn dịch đơn độc.
-> Có 257 bệnh nhân điều trị bằng Thuốc miễn dịch + Hoá trị.
-> Có 94 bệnh nhân điều trị bằng Hoá Trị đơn độc.
Lấy trung vị Thể Tích Tăng Chuyển Hoá u MTV là 99cm3 làm mốc, chúng ta định nghĩa những bệnh nhân có Thể Tích Tăng Chuyển Hoá u MTV CAO là khi MTV >= 99cm3.
Kết quả phân tích cho thấy:
=>> Với những bệnh nhân điều trị bằng phác đồ Thuốc miễn dịch đơn độc: Trung vị thời gian sống còn toàn bộ của những bệnh nhân sở hữu MTV cao NGẮN HƠN những bệnh nhân sở hữu MTV thấp, cụ thể là 11.4 tháng so với 29.6 tháng ( P< 0.0012)
=>> Với những bệnh nhân điều trị bằng phác đồ Thuốc miễn dịch + Hoá Trị: Thể Tích Tăng Chuyển Hoá u MTV KO liên quan đến thời gian sống còn khi P=0.099.
=>> Với những bệnh nhân sở hữu MTV cao VÀ dương tính bộc lộ miễn dịch PDL1 >=1%, điều trị bằng phác đồ Thuốc miễn dịch+ Hoá trị cho trung vị thời gian sống còn toàn bộ DÀI HƠN so với dùng Thuốc miễn dịch đơn độc, cụ thể là 20 tháng so với 11.4 tháng ( P=0.026) trong khi sống còn là KO khác biệt ở những bệnh nhân sở hữu MTV thấp.
Nhóm nghiên cứu kết luận:” Khi chụp PET/CT, thông số Thể Tích Tăng Chuyển Hoá u MTV có thể đóng vai trò là một dấu ấn sinh học nhằm giúp lên chiến lược chọn phác đồ tốt nhất cho những bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn tiến triển dương tính bộc lộ miễn dịch PDL1”.

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
BÀI SỐ 380: HIỆU QUẢ ĐIỀU TRỊ CỦA PHÁC ĐỒ THUỐC MIỄN DỊCH + HOÁ TRỊ PLATINUM KHI LÀM ĐIỀU TRỊ BƯỚC ĐẦU CHO BỆNH NHÂN UNG THƯ PHỔI KHÔNG TẾ BÀO NHỎ DƯƠNG TÍNH ĐỘT BIẾN GEN HER2.
1.Vào ngày 13/10/2024, Chuyên gia Yuki Kato cùng các đồng nghiệp đã công bố nghiên cứu về hiệu quả của phác đồ gộp Thuốc miễn dịch + Hoá trị khi làm điều trị bước đầu cho bệnh nhân ung thư phổi không tế bào nhỏ dương tính đột biến gen HER2.
2. Nghiên cứu được thực hiện trên bộ cơ sở dữ liệu LC-SCRUM-ASIA. Bộ cơ sở dữ liệu này chứa dữ liệu của 15251 bệnh nhân ung thư phổi không tế bào nhỏ. Trong đó có 402 bệnh nhân ( chiếm 2.6%) sở hữu đột biến gen HER2.
Bệnh nhân dương tính đột biến gen HER2 sở hữu gánh nặng đột biến khối u TMB CAO HƠN khi so với những bệnh nhân dương tính đột biến gen EGFR hay ALK. Cụ thể, trung vị số đột biến trên mỗi megabase của bệnh nhân dương tính đột biến gen HER2 là 4.22 so với 2.54 ở bệnh nhân dương tính EGFR và 2.52 ở bệnh nhân dương tính ALK.
Trong 402 bệnh nhân sở hữu đột biến gen HER2 thì có 173 bệnh nhân được điều trị bước đầu bằng Hoá trị đơn độc và 95 bệnh nhân được điều trị bước đầu bằng phác đồ gộp Thuốc miễn dịch + Hoá trị. Kết quả phân tích cho thấy:
=>> Trung vị thời gian sống không bệnh tiến triển của phác đồ gộp Thuốc miễn dịch + Hoá trị DÀI HƠN so với phác đồ Hoá Trị đơn độc, cụ thể là 8.5 tháng so với 6.3 tháng ( HR= 0.66 và P < 0.005 ).
=>> Phân tích đa biến cho thấy việc sử dụng Thuốc miễn dịch thêm vào Hoá trị platinum là một yếu tố tiên lượng có lợi độc lập cho thời gian sống không bệnh tiến triển.
=>> KHÔNG có khác biệt đáng kể về thời gian sống còn toàn bộ giữa phác đồ Hoá trị đơn độc và phác đồ gộp Thuốc miễn dịch + Hoá trị, cụ thể là 23.3 tháng so với 31.1 tháng khi HR= 0.80 và P=0.20.
Nhóm nghiên cứu kết luận:” Việc bổ sung Thuốc miễn dịch vô với Hoá trị platinum trong điều trị bước đầu có thể giúp cải thiện thời gian sống không bệnh tiến triển cho những bệnh nhân ung thư phổi không tế bào nhỏ dương tính đột biến gen HER2 “
QUAN ĐIỂM CỦA CHUYÊN GIA:
=>> Thuốc miễn dịch CÓ hiệu quả trong điều trị BƯỚC ĐẦU cho bệnh nhân ung thư phổi không tế bào nhỏ dương tính đột biến gen HER2. Nhưng SỚM THÔI, khi Thuốc đích cho đột biến gen HER2 được phê duyệt. Bức tranh điều trị khi đó sẽ thay đổi thực sự!!!

 www.facebook.com
www.facebook.com
1.Vào ngày 13/10/2024, Chuyên gia Yuki Kato cùng các đồng nghiệp đã công bố nghiên cứu về hiệu quả của phác đồ gộp Thuốc miễn dịch + Hoá trị khi làm điều trị bước đầu cho bệnh nhân ung thư phổi không tế bào nhỏ dương tính đột biến gen HER2.
2. Nghiên cứu được thực hiện trên bộ cơ sở dữ liệu LC-SCRUM-ASIA. Bộ cơ sở dữ liệu này chứa dữ liệu của 15251 bệnh nhân ung thư phổi không tế bào nhỏ. Trong đó có 402 bệnh nhân ( chiếm 2.6%) sở hữu đột biến gen HER2.
Bệnh nhân dương tính đột biến gen HER2 sở hữu gánh nặng đột biến khối u TMB CAO HƠN khi so với những bệnh nhân dương tính đột biến gen EGFR hay ALK. Cụ thể, trung vị số đột biến trên mỗi megabase của bệnh nhân dương tính đột biến gen HER2 là 4.22 so với 2.54 ở bệnh nhân dương tính EGFR và 2.52 ở bệnh nhân dương tính ALK.
Trong 402 bệnh nhân sở hữu đột biến gen HER2 thì có 173 bệnh nhân được điều trị bước đầu bằng Hoá trị đơn độc và 95 bệnh nhân được điều trị bước đầu bằng phác đồ gộp Thuốc miễn dịch + Hoá trị. Kết quả phân tích cho thấy:
=>> Trung vị thời gian sống không bệnh tiến triển của phác đồ gộp Thuốc miễn dịch + Hoá trị DÀI HƠN so với phác đồ Hoá Trị đơn độc, cụ thể là 8.5 tháng so với 6.3 tháng ( HR= 0.66 và P < 0.005 ).
=>> Phân tích đa biến cho thấy việc sử dụng Thuốc miễn dịch thêm vào Hoá trị platinum là một yếu tố tiên lượng có lợi độc lập cho thời gian sống không bệnh tiến triển.
=>> KHÔNG có khác biệt đáng kể về thời gian sống còn toàn bộ giữa phác đồ Hoá trị đơn độc và phác đồ gộp Thuốc miễn dịch + Hoá trị, cụ thể là 23.3 tháng so với 31.1 tháng khi HR= 0.80 và P=0.20.
Nhóm nghiên cứu kết luận:” Việc bổ sung Thuốc miễn dịch vô với Hoá trị platinum trong điều trị bước đầu có thể giúp cải thiện thời gian sống không bệnh tiến triển cho những bệnh nhân ung thư phổi không tế bào nhỏ dương tính đột biến gen HER2 “
QUAN ĐIỂM CỦA CHUYÊN GIA:
=>> Thuốc miễn dịch CÓ hiệu quả trong điều trị BƯỚC ĐẦU cho bệnh nhân ung thư phổi không tế bào nhỏ dương tính đột biến gen HER2. Nhưng SỚM THÔI, khi Thuốc đích cho đột biến gen HER2 được phê duyệt. Bức tranh điều trị khi đó sẽ thay đổi thực sự!!!

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
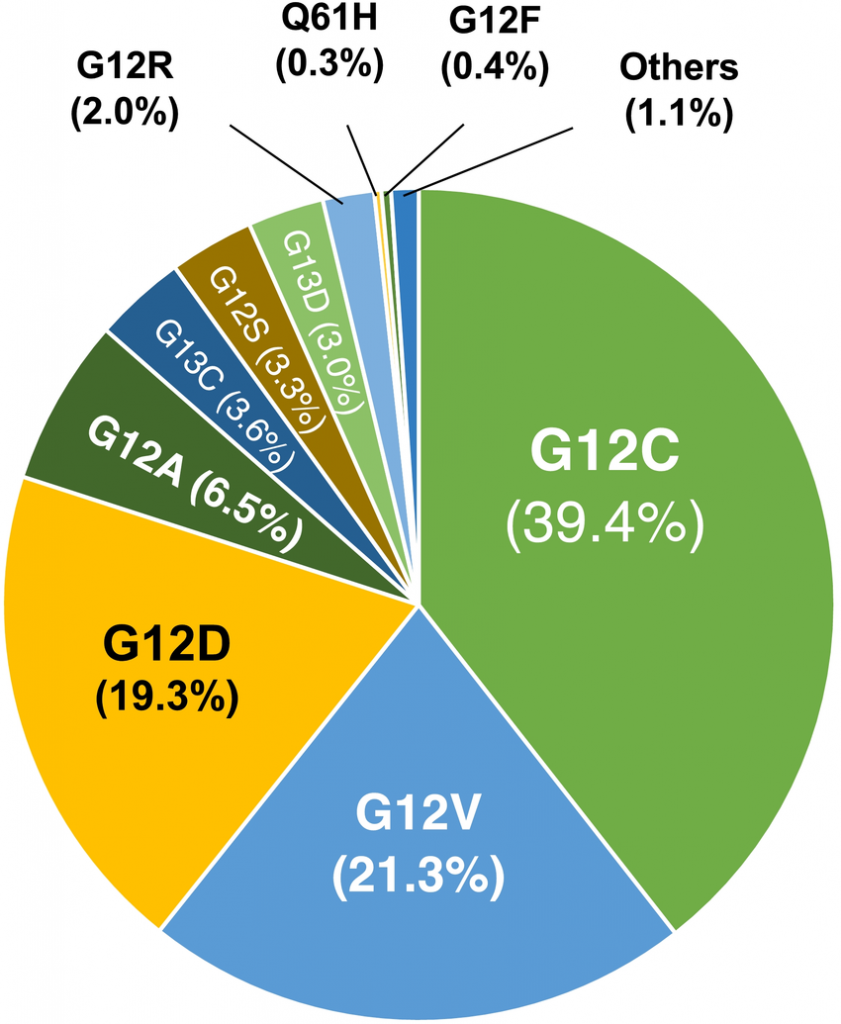
BÀI SỐ 381: KHẢO SÁT SỐNG CÒN CỦA CÁC BIẾN THỂ TRONG GIA ĐÌNH ĐỘT BIẾN GEN KRAS KHI ĐIỀU TRỊ BẰNG THUỐC MIỄN DỊCH.
1.Vào ngày 24/10/2024, Chuyên gia Lova Sun cùng các đồng nghiệp đã công bố nghiên cứu về thời gian sống còn của bệnh nhân ung thư phổi không tế bào nhỏ sở hữu các biến thể trong gia đình đột biến gen KRAS khi điều trị bằng Thuốc miễn dịch.
2. Nghiên cứu được thực hiện trên dữ liệu trong 5 năm, kể từ năm 2016 cho đến năm 2021. Tổng cộng 1539 bệnh nhân ung thư phổi không tế bào nhỏ không vảy ở giai đoạn tiến triển đã được tuyển vô nghiên cứu. Trong đó có 720 bệnh nhân DƯƠNG TÍNH đột biến gen KRAS và 819 bệnh nhân ÂM TÍNH đột biến gen KRAS. Toàn bộ bệnh nhân trong nghiên cứu đều được điều trị BƯỚC ĐẦU bằng phác đồ CÓ chứa Thuốc miễn dịch.
Trong 720 bệnh nhân dương tính đột biến gen KRAS thì:
-> Có 296 bệnh nhân dương tính đột biến gen KRAS G12C.
-> Có 143 bệnh nhân dương tính đột biến gen KRAS G12V.
-> Có 97 bệnh nhân dương tính đột biến gen KRAS G12D.
-> Có 184 bệnh nhân dương tính các biến thể KRAS khác.
Kết quả phân tích cho thấy:
=>> Đối với những bệnh nhân sở hữu bộc lộ miễn dịch PDL1 >=50%, việc dương tính đột biến gen KRAS G12V đi kèm với trung vị thời gian sống còn toàn bộ KÉM HƠN so với việc ÂM TÍNH đột biến gen KRAS, cụ thể là 8.2 tháng so với 13.3 tháng.
=>> Đối với những bệnh nhân sở hữu bộc lộ miễn dịch PDL1 >=50%, việc dương tính đột biến gen KRAS G12V đi kèm với trung vị thời gian sống còn toàn bộ KÉM HƠN so với các đột biến gen khác trong gia đình KRAS, cụ thể là 8.2 tháng so với khoảng từ 13.4 tháng cho đến 19.9 tháng.
Nhóm nghiên cứu kết luận:
=>> Trong những bệnh nhân sở hữu bộc lộ miễn dịch PDL1 >= 50%, việc dương tính các biến thể được biết đến nhiều như KRAS G12C, KRAS G12D hay các biến thể khác trong gia đình KRAS sẽ có đầu ra sống còn TƯƠNG TỰ với việc âm tính đột biến gen KRAS. Duy chỉ có biến thể KRAS G12V là có đầu ra sống còn KÉM HƠN ĐÁNG KỂ khi so với các biến thể khác trong gia đình KRAS cũng như khi so với việc âm tính KRAS.
=>> KHÔNG nên coi tất cả các biến thể trong gia đình KRAS đều có đáp ứng như nhau với Thuốc miễn dịch-kể cả khi bệnh nhân sở hữu PDL1 cao.
=>> Biến thể KRAS G12V có đầu ra sống còn KÉM HƠN khi điều trị bằng phác đồ CÓ chứa thuốc miễn dịch. Việc này gợi ý những bệnh nhân dương tính KRAS G12V cần được điều trị tăng cường hơn!

 www.facebook.com
www.facebook.com
1.Vào ngày 24/10/2024, Chuyên gia Lova Sun cùng các đồng nghiệp đã công bố nghiên cứu về thời gian sống còn của bệnh nhân ung thư phổi không tế bào nhỏ sở hữu các biến thể trong gia đình đột biến gen KRAS khi điều trị bằng Thuốc miễn dịch.
2. Nghiên cứu được thực hiện trên dữ liệu trong 5 năm, kể từ năm 2016 cho đến năm 2021. Tổng cộng 1539 bệnh nhân ung thư phổi không tế bào nhỏ không vảy ở giai đoạn tiến triển đã được tuyển vô nghiên cứu. Trong đó có 720 bệnh nhân DƯƠNG TÍNH đột biến gen KRAS và 819 bệnh nhân ÂM TÍNH đột biến gen KRAS. Toàn bộ bệnh nhân trong nghiên cứu đều được điều trị BƯỚC ĐẦU bằng phác đồ CÓ chứa Thuốc miễn dịch.
Trong 720 bệnh nhân dương tính đột biến gen KRAS thì:
-> Có 296 bệnh nhân dương tính đột biến gen KRAS G12C.
-> Có 143 bệnh nhân dương tính đột biến gen KRAS G12V.
-> Có 97 bệnh nhân dương tính đột biến gen KRAS G12D.
-> Có 184 bệnh nhân dương tính các biến thể KRAS khác.
Kết quả phân tích cho thấy:
=>> Đối với những bệnh nhân sở hữu bộc lộ miễn dịch PDL1 >=50%, việc dương tính đột biến gen KRAS G12V đi kèm với trung vị thời gian sống còn toàn bộ KÉM HƠN so với việc ÂM TÍNH đột biến gen KRAS, cụ thể là 8.2 tháng so với 13.3 tháng.
=>> Đối với những bệnh nhân sở hữu bộc lộ miễn dịch PDL1 >=50%, việc dương tính đột biến gen KRAS G12V đi kèm với trung vị thời gian sống còn toàn bộ KÉM HƠN so với các đột biến gen khác trong gia đình KRAS, cụ thể là 8.2 tháng so với khoảng từ 13.4 tháng cho đến 19.9 tháng.
Nhóm nghiên cứu kết luận:
=>> Trong những bệnh nhân sở hữu bộc lộ miễn dịch PDL1 >= 50%, việc dương tính các biến thể được biết đến nhiều như KRAS G12C, KRAS G12D hay các biến thể khác trong gia đình KRAS sẽ có đầu ra sống còn TƯƠNG TỰ với việc âm tính đột biến gen KRAS. Duy chỉ có biến thể KRAS G12V là có đầu ra sống còn KÉM HƠN ĐÁNG KỂ khi so với các biến thể khác trong gia đình KRAS cũng như khi so với việc âm tính KRAS.
=>> KHÔNG nên coi tất cả các biến thể trong gia đình KRAS đều có đáp ứng như nhau với Thuốc miễn dịch-kể cả khi bệnh nhân sở hữu PDL1 cao.
=>> Biến thể KRAS G12V có đầu ra sống còn KÉM HƠN khi điều trị bằng phác đồ CÓ chứa thuốc miễn dịch. Việc này gợi ý những bệnh nhân dương tính KRAS G12V cần được điều trị tăng cường hơn!

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

- Biển số
- OF-317650
- Ngày cấp bằng
- 27/4/14
- Số km
- 92
- Động cơ
- 293,352 Mã lực
Mình đọc topic thấy cụ chia sẻ rất nhiều kiến thức hay và quý báu nhưng tiếc là tập trung vào k phổi. Mình đang quan tâm về k đại tràng thì cụ có thể cho một số lời khuyên không? Hay có topic, link, nhóm hội nào chia sẻ những kiến thức như cụ không thì cho mình xin với nhé. Cảm ơn cụ rất nhiều.2- MIỄN DỊCH KEYTRUDA VÀ ĐIỀU TRỊ ĐÍCH
Điều hầu hết bệnh nhân ung thư phổi hay hỏi là mình có dùng được thuốc miễn dịch trị liệu hay ko? đây là một câu hỏi phát sinh từ tâm lý ngưỡng mộ và tràn trề hi vọng khi thời gian qua đài báo đưa tin rất nhiều về thành công của phương pháp miễn dịch trị liệu, cụ thể là thuốc keytruda-loại thuốc đầu tiên trong lịch sử y học đạt đến thời gian sống còn toàn bộ cho bệnh nhân k phổi giai đoạn cuối là 30 tháng-điều mà chưa có bất kì loại thuốc nào làm được trước đó cả !
- để dùng được keytruda thì bệnh nhân sẽ được xét nghiệm chỉ số pd1/pdl1, nếu chỉ số này >70% bệnh nhân sẽ được đánh giá là rất hợp, nếu >50% là hợp...thời gian gần đây có những nghiên cứu cho thấy >25% cũng nên dùng thử vì có người hợp có người ko, thậm chí có người >1% cũng được khuyên nên dùng thử vì vẫn có người hợp ở số phần trăm pd1/pdl1 thấp thế này
- để hiểu hơn về miễn dịch-tôi sẽ nói qua một chút về nó, cứ tưởng tượng cơ thể ta có một loại tế bào là tế bào T, thằng này chuyên có nhiệm vụ đi giết những tế bào lạ, vì công việc nó là đi để giết nên trên người nó có 1 cái phanh gọi là pd1,ấn nhẹ thì đi chậm mà ấn mạnh thì ngừng luôn ! tế bào ung thư cũng rất chi là ghe gớm, nó có một cái là pdl1, cái này hiểu như là một cái chuyên để ấn phanh...khi gặp tế bào T, biết mình ko hành động là sẽ bị thịt, nó sẽ thò cái pdl1 sang tế bào T và ấn vô cái phanh pd1-điều này vô hình chung làm đứng hình tế bào T khiến tế bào T vô hiệu ko thể giết nó được ! các thuốc miễn dịch sẽ đi theo 2 hướng trong trường hợp này là hoặc phá cái phanh pd1 hoặc là phá cái tay thò ấn phanh pdl1 để tế bào T tha hồ tung hoành thảm sát tế bào ung thư ! thuốc keytruda là thuốc phá cái phanh pd1 trên tế bào T !..còn một hướng điều chế thuốc miễn dịch thứ 3 nữa là như sau- để tế bào T biết đâu là tế bào lạ mà thịt thì nó cần một kẻ báo tin, kẻ báo tin này khi phát hiện ra tế bào ung thư, nó sẽ tiến đến tế bào T và ra tín hiệu là anh ơi thằng kia nó là ung thư kìa thịt cmn đi anh ! kẻ săn tin này rất có lợi nhưng cũng có điểm yếu là nó cũng có một cái tay thò ra và thích ấn vô cái phanh CTLA4 của tế bào T để làm tế bào T tê liệt...việc của thuốc miễn dịch theo hướng này là phá cái phanh CTLA4 kia...chung quy lại là hiện có 3 hướng như trên để chế ra thuốc miễn dịch !
- cuối cùng , những bệnh nhân có đột biến gen egfr và hiện đang dùng đích rồi thì kết quả khi họ dùng miễn dịch trị liệu là rất tệ hại hay nói cách khác miễn dịch trị liệu KHÔNG PHẢI là con đường dành cho bệnh nhân có đột biến gen egfr bất kể chỉ số pd1/pdl1 của họ cao đến đâu đi chăng nữa-điều này đã được thống kê trong những nghiên cứu gần đây !...nên nhớ rằng ngay từ ban đầu khi tuyển bệnh nhân thử nghiệm thuốc miễn dịch thì điều kiện đầu tiên mà hãng thuốc đưa ra trước mọi điều kiện khác là bệnh nhân phải KHÔNG CÓ ĐỘT BIẾN GEN EGFR-tức bệnh nhân egfr ko được chào đón ở đây !..một số bệnh nhân trên inspire sau khi kháng đích đã dùng thử phác đồ keytruda + hóa chất tốt nhất alimta+cisplatin thì thực sự tệ hại-bệnh ko thuyên giảm mà tác dụng phụ thì siêu nặng nề,còn giá thì khỏi nói cho phác đồ trên ! một con số ngoài tưởng tượng-cỡ 200tr/tháng nếu ở vn ( ở vn đã được hãng trợ giá một nửa )
- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
Cám ơn Cụ! Em lại ko có đủ kiến thức về ung thư đại tràng cụ ạ. Cụ cố gắng lên nha. Mong mọi điều tốt đẹp nhất sẽ đến vs Cụ và gia đình.Mình đọc topic thấy cụ chia sẻ rất nhiều kiến thức hay và quý báu nhưng tiếc là tập trung vào k phổi. Mình đang quan tâm về k đại tràng thì cụ có thể cho một số lời khuyên không? Hay có topic, link, nhóm hội nào chia sẻ những kiến thức như cụ không thì cho mình xin với nhé. Cảm ơn cụ rất nhiều.
- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
BÀI SỐ 382: MỘT TRONG NHỮNG BỆNH NHÂN UNG THƯ PHỔI NỔI TIẾNG NHẤT THẾ GIỚI- SỐNG KHOẺ MẠNH SAU 19 NĂM.
Trong một lần kiểm tra sức khoẻ định kỳ, Dusty Donaldson thông báo với bác sĩ về việc vài tháng nay ở cổ của Cô dường như xuất hiện 1 cái hạch. Bác sĩ thăm khám bằng tay và thông báo mọi việc ổn, ko có vấn đề gì.
Vài tuần sau, vẫn cảm thấy lo lắng, Dusty quyết định quay lại tái khám 1 lần nữa, lần này Cô muốn bác sĩ tập trung khám chính vào cái hạch đang xuất hiện ở cổ. Bác sĩ đã tiến hành một loạt các thủ thuật chẩn đoán như siêu âm, X Quang và CT.
“ Cổ của cô ổn nhưng có một thứ gì đó đang xuất hiện trong phổi” Bác sĩ kết luận. Một phát hiện hoàn toàn tình cờ nhưng đã làm thay đổi toàn bộ cuộc sống của Dusty Donaldson nói riêng và cộng đồng ung thư phổi nói chung ( Dusty Donaldson sau đó đã dành toàn thời gian cho cộng đồng ung thư phổi ).
Dusty Donaldson được bác sĩ giới thiệu sang gặp một bác sĩ khác-một chuyên gia về ung thư phổi. Tại đây, bác sĩ đưa ra cho cô 2 lựa chọn:
-> Lựa chọn 1: Đợi 1 năm rồi xem điều gì sẽ xảy ra.
-> Lựa chọn 2: KO đợi nữa mà tiến hành làm luôn một loạt các thủ thuật cần thiết để xem xem chúng ta đang phải đối mặt với điều gì.
Vào thời điểm đó, Dusty đang hoàn thành chương trình học MBA-một bằng cấp cần thiết để giúp cô thăng tiến trong sự nghiệp. Giữa sự nghiệp và câu hỏi bất định về sức khoẻ hiện tại. Dusty đã chọn sức khoẻ! “ Hoá ra đó là quyết định tốt nhất mà tôi đã từng đưa ra trong cuộc đời mình “ Dusty nhớ lại.
Vào tháng 9 năm 2005, kết quả nội soi phế quản xác nhận Dusty mắc ung thư phổi không tế bào nhỏ giai đoạn 1B. Dusty sau đó đã được phẫu thuật triệt căn và hoá trị bổ trợ sau mổ- toàn bộ lộ trình điều trị diễn ra trong 6 tháng. Kết thúc việc điều trị, Dusty được kết luận là NED- KO còn bằng chứng của bệnh. Cho đến nay- tháng 10/2024, tức sau 19 năm kể từ ngày bị chẩn đoán mắc ung thư phổi, Dusty vẫn hoàn toàn khoẻ mạnh và KO hề có dấu hiệu của bệnh tật.
Dusty cho biết ở lần kỷ niệm 10 năm mắc ung thư, bác sĩ điều trị đã đưa ra gợi ý với tình trạng sức khoẻ hiện tại thì Cô có thể KO cần chụp CT hằng năm nữa.
- Anh đùa tôi à? nếu có thể, tôi thậm chí còn muốn nhìn trộm kết quả chụp mỗi ngày đấy!!!
Bác sĩ điều trị cười khúc khích và tôn trọng mong muốn VẪN tiếp tục chụp CT hằng năm của Dusty!
Hiện nay, Dusty Donaldson là một trong những bệnh nhân ung thư phổi nổi tiếng nhất thế giới. Ko chỉ vì con số 19 năm sống sót khoẻ mạnh sau ngày chẩn đoán mà còn bởi vì những gì cô đã và đang làm cho cộng đồng ung thư. Ngay sau khi kết thúc việc điều trị vào năm 2006, Dusty đã tình nguyện làm việc toàn thời gian cho các tổ chức phi lợi nhuận nhằm giúp đỡ cộng đồng ung thư. Đến tháng 3 năm 2010, Dusty thành lập quỹ Dusty Joy với mục đích giúp đỡ bất kỳ ai cùng mắc ung thư phổi.
“ Đôi khi tôi có cảm giác tội lỗi với đồng bệnh khi bản thân đã sống lâu đến vậy khi mắc căn bệnh giết người số 1. Nhưng rồi cảm giác đó nhanh chóng qua đi khi tôi nhận ra sự có mặt của mình là nguồn động viên lớn nhất cho cộng đồng ung thư. Tôi là Dusty Donaldson- một bệnh nhân ung thư phổi và đã sống khoẻ mạnh sau 19 năm!!! “.
Ảnh chụp Dusty mặc áo trắng đứng ngoài cùng bên phải vào tháng 10/2024.

 www.facebook.com
www.facebook.com

Trong một lần kiểm tra sức khoẻ định kỳ, Dusty Donaldson thông báo với bác sĩ về việc vài tháng nay ở cổ của Cô dường như xuất hiện 1 cái hạch. Bác sĩ thăm khám bằng tay và thông báo mọi việc ổn, ko có vấn đề gì.
Vài tuần sau, vẫn cảm thấy lo lắng, Dusty quyết định quay lại tái khám 1 lần nữa, lần này Cô muốn bác sĩ tập trung khám chính vào cái hạch đang xuất hiện ở cổ. Bác sĩ đã tiến hành một loạt các thủ thuật chẩn đoán như siêu âm, X Quang và CT.
“ Cổ của cô ổn nhưng có một thứ gì đó đang xuất hiện trong phổi” Bác sĩ kết luận. Một phát hiện hoàn toàn tình cờ nhưng đã làm thay đổi toàn bộ cuộc sống của Dusty Donaldson nói riêng và cộng đồng ung thư phổi nói chung ( Dusty Donaldson sau đó đã dành toàn thời gian cho cộng đồng ung thư phổi ).
Dusty Donaldson được bác sĩ giới thiệu sang gặp một bác sĩ khác-một chuyên gia về ung thư phổi. Tại đây, bác sĩ đưa ra cho cô 2 lựa chọn:
-> Lựa chọn 1: Đợi 1 năm rồi xem điều gì sẽ xảy ra.
-> Lựa chọn 2: KO đợi nữa mà tiến hành làm luôn một loạt các thủ thuật cần thiết để xem xem chúng ta đang phải đối mặt với điều gì.
Vào thời điểm đó, Dusty đang hoàn thành chương trình học MBA-một bằng cấp cần thiết để giúp cô thăng tiến trong sự nghiệp. Giữa sự nghiệp và câu hỏi bất định về sức khoẻ hiện tại. Dusty đã chọn sức khoẻ! “ Hoá ra đó là quyết định tốt nhất mà tôi đã từng đưa ra trong cuộc đời mình “ Dusty nhớ lại.
Vào tháng 9 năm 2005, kết quả nội soi phế quản xác nhận Dusty mắc ung thư phổi không tế bào nhỏ giai đoạn 1B. Dusty sau đó đã được phẫu thuật triệt căn và hoá trị bổ trợ sau mổ- toàn bộ lộ trình điều trị diễn ra trong 6 tháng. Kết thúc việc điều trị, Dusty được kết luận là NED- KO còn bằng chứng của bệnh. Cho đến nay- tháng 10/2024, tức sau 19 năm kể từ ngày bị chẩn đoán mắc ung thư phổi, Dusty vẫn hoàn toàn khoẻ mạnh và KO hề có dấu hiệu của bệnh tật.
Dusty cho biết ở lần kỷ niệm 10 năm mắc ung thư, bác sĩ điều trị đã đưa ra gợi ý với tình trạng sức khoẻ hiện tại thì Cô có thể KO cần chụp CT hằng năm nữa.
- Anh đùa tôi à? nếu có thể, tôi thậm chí còn muốn nhìn trộm kết quả chụp mỗi ngày đấy!!!
Bác sĩ điều trị cười khúc khích và tôn trọng mong muốn VẪN tiếp tục chụp CT hằng năm của Dusty!
Hiện nay, Dusty Donaldson là một trong những bệnh nhân ung thư phổi nổi tiếng nhất thế giới. Ko chỉ vì con số 19 năm sống sót khoẻ mạnh sau ngày chẩn đoán mà còn bởi vì những gì cô đã và đang làm cho cộng đồng ung thư. Ngay sau khi kết thúc việc điều trị vào năm 2006, Dusty đã tình nguyện làm việc toàn thời gian cho các tổ chức phi lợi nhuận nhằm giúp đỡ cộng đồng ung thư. Đến tháng 3 năm 2010, Dusty thành lập quỹ Dusty Joy với mục đích giúp đỡ bất kỳ ai cùng mắc ung thư phổi.
“ Đôi khi tôi có cảm giác tội lỗi với đồng bệnh khi bản thân đã sống lâu đến vậy khi mắc căn bệnh giết người số 1. Nhưng rồi cảm giác đó nhanh chóng qua đi khi tôi nhận ra sự có mặt của mình là nguồn động viên lớn nhất cho cộng đồng ung thư. Tôi là Dusty Donaldson- một bệnh nhân ung thư phổi và đã sống khoẻ mạnh sau 19 năm!!! “.
Ảnh chụp Dusty mặc áo trắng đứng ngoài cùng bên phải vào tháng 10/2024.

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

Chỉnh sửa cuối:
- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
BÀI SỐ 383: CẬP NHẬT THÔNG TIN MỚI NHẤT VỀ CUỘC ĐUA PHÁT TRIỂN THUỐC ĐÍCH EGFR THẾ HỆ 4.
Vậy là đã sắp kết thúc tháng 10 của năm 2024. Hôm nay chúng ta cùng điểm lại xem cho đến thời điểm này thì thế giới đã và đang làm gì với việc phát triển Thuốc đích EGFR thế hệ 4 nhằm giải quyết bài toán kháng thuốc thế hệ 3.
Hiện đang có 6 cái tên nổi bật trong cuộc đua phát triển Thuốc đích EGFR thế hệ 4:
1. Thuốc đích EGFR th4 TRX-221 do tập đoàn dược phẩm Therapex của Hàn Quốc nghiên cứu và phát triển. Hiện nghiên cứu đang được thực hiện ở phase1/2 với 115 bệnh nhân đã được tuyển vô nghiên cứu.
2. Thuốc đích EGFR th4 BPI-361175 do tập đoàn dược phẩm Betta của Trung Quốc và tập đoàn dược phẩm Xcovery của Mỹ cùng phát triển. Hiện nghiên cứu đang được thực hiện ở phase1/2 với 30 bệnh nhân đã được tuyển vô nghiên cứu.
3. Thuốc đích EGFR th4 BDTX-1535 do tập đoàn dược phẩm Black Diamond Therapeutics của Mỹ nghiên cứu và phát triển. Hiện nghiên cứu đang được thực hiện ở phase1/2 với 200 bệnh nhân đã được tuyển vô nghiên cứu.
4. Thuốc đích EGFR th4 JIN-A02 do tập đoàn dược phẩm J INTS BIO của Hàn Quốc nghiên cứu và phát triển. Hiện nghiên cứu đang được thực hiện ở phase1/2 với 150 bệnh nhân đã được tuyển vô nghiên cứu.
5. Thuốc đích EGFR th4 BAY 2927088 do tập đoàn dược phẩm Bayer của Đức nghiên cứu và phát triển. Hiện nghiên cứu đang được thực hiện ở phase1 với 460 bệnh nhân đã được tuyển vô nghiên cứu. BAY 2927088 là một viên thuốc đặc biệt khi nó vừa có hiệu quả đối với đột biến gen HER2 ( mình đã đề cập trong bài cũ) vừa có hiệu quả với đột biến gen EGFR.
6. Thuốc đích EGFR th4 H002 do tập đoàn dược phẩm RedCloud Bio của Trung Quốc nghiên cứu và phát triển. Hiện nghiên cứu đang được thực hiện ở phase1/2 với 76 bệnh nhân đã được tuyển vô nghiên cứu.
Ai sẽ là cái tên về đích đầu tiên?
Chúng ta cùng chờ xem!

 www.facebook.com
www.facebook.com

Vậy là đã sắp kết thúc tháng 10 của năm 2024. Hôm nay chúng ta cùng điểm lại xem cho đến thời điểm này thì thế giới đã và đang làm gì với việc phát triển Thuốc đích EGFR thế hệ 4 nhằm giải quyết bài toán kháng thuốc thế hệ 3.
Hiện đang có 6 cái tên nổi bật trong cuộc đua phát triển Thuốc đích EGFR thế hệ 4:
1. Thuốc đích EGFR th4 TRX-221 do tập đoàn dược phẩm Therapex của Hàn Quốc nghiên cứu và phát triển. Hiện nghiên cứu đang được thực hiện ở phase1/2 với 115 bệnh nhân đã được tuyển vô nghiên cứu.
2. Thuốc đích EGFR th4 BPI-361175 do tập đoàn dược phẩm Betta của Trung Quốc và tập đoàn dược phẩm Xcovery của Mỹ cùng phát triển. Hiện nghiên cứu đang được thực hiện ở phase1/2 với 30 bệnh nhân đã được tuyển vô nghiên cứu.
3. Thuốc đích EGFR th4 BDTX-1535 do tập đoàn dược phẩm Black Diamond Therapeutics của Mỹ nghiên cứu và phát triển. Hiện nghiên cứu đang được thực hiện ở phase1/2 với 200 bệnh nhân đã được tuyển vô nghiên cứu.
4. Thuốc đích EGFR th4 JIN-A02 do tập đoàn dược phẩm J INTS BIO của Hàn Quốc nghiên cứu và phát triển. Hiện nghiên cứu đang được thực hiện ở phase1/2 với 150 bệnh nhân đã được tuyển vô nghiên cứu.
5. Thuốc đích EGFR th4 BAY 2927088 do tập đoàn dược phẩm Bayer của Đức nghiên cứu và phát triển. Hiện nghiên cứu đang được thực hiện ở phase1 với 460 bệnh nhân đã được tuyển vô nghiên cứu. BAY 2927088 là một viên thuốc đặc biệt khi nó vừa có hiệu quả đối với đột biến gen HER2 ( mình đã đề cập trong bài cũ) vừa có hiệu quả với đột biến gen EGFR.
6. Thuốc đích EGFR th4 H002 do tập đoàn dược phẩm RedCloud Bio của Trung Quốc nghiên cứu và phát triển. Hiện nghiên cứu đang được thực hiện ở phase1/2 với 76 bệnh nhân đã được tuyển vô nghiên cứu.
Ai sẽ là cái tên về đích đầu tiên?
Chúng ta cùng chờ xem!

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

Mẹ tôi năm nay 84 tuổi, đang điều trị K phổi, đọc bài của Cụ thấy thật may mắn, và mong được chia xẻ thêm, cảm ơn Cụ!Bà ngoại em năm 82 tuổi thì phát hiện ung thư phổi , bs Bạch Mai, Tân Triều, Vinmec,.. đều nói chỉ được 2-3 tháng nữa vì già rồi không can thiệp được gì. Em có người quen làm trong bv Việt Đức giới thiệu sang bệnh viện Hiện Đại bên Quảng Châu chữa. Nói từ chuyên môn của họ là làm theo phương pháp " hạt nhân" . Bắn 50 viên bao quanh cái u trong phổi, đợt đầu sang làm mất 500tr, về VN xong 2 tháng lại sang . Tổng nhà em đi mất 5 lần và sau đó sẽ uống thuốc trúng đích cả đời. Đợt đầu mua của viện 1000$/lọ uống được 30 ngày, mất 3 năm thì em tìm được thuốc mua tại VN với giá 8tr, sau cứ giảm dần, giờ mua có hơn 3tr/lọ. May mà gặp đúng thầy đúng thuốc không xanh cỏ từ lâu rồi. Hôm trước cho đi khám ở bv Trí Đức, anh bs hỏi trong phổi bà em có cái vết sẹo và có cái gì như kim loại. Em cũng bảo là bị K phổi sang TQ họ làm phương pháp bắn hạt nhân, anh bs bĩu môi bảo: bắn hạt nhân thì nổ tung người chứ còn gì
, chung qui chán không buồn trả lời. Đến giờ bà em sống thêm được 8 năm rồi sau khi phát hiện ung thư và được điều trị khỏi hoàn toàn .
- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
BÀI SỐ 384: HIỆU QUẢ ẤN TƯỢNG CỦA ÔNG VUA TRONG THẾ GIỚI MIỄN DỊCH KHI ĐIỀU TRỊ CHO BỆNH NHÂN UNG THƯ PHỔI TẾ BÀO NHỎ.
1. Cách đây hơn tháng, mình đã từng bàn về ông Vua mới của thế giới miễn dịch- Thuốc Ivonescimab.
Hôm nay, chúng ta tiếp tục khám phá thêm hiệu quả của Ivonescimab!
2. Vào ngày 26/10/2024, Chuyên gia Zhiwei Chen cùng các đồng nghiệp đã công bố nghiên cứu về hiệu quả của phác đồ gộp Thuốc miễn dịch Ivonescimab + Etoposide + Carboplatin khi làm điều trị BƯỚC ĐẦU cho bệnh nhân ung thư phổi tế bào nhỏ giai đoạn lan tràn.
Nghiên cứu được thiết kế ở phase 1b. Tổng cộng có 35 bệnh nhân đã được tuyển vào nghiên cứu kể ngày 23/4/2021 cho đến ngày 2/12/2021. Bệnh nhân sẽ được điều trị bằng Thuốc miễn dịch Ivonescimab với liều 3mg/kg hoặc 10mg/kg hoặc 20mg/kg khi gộp cùng Etoposide + Carboplatin trong 4 chu kỳ rồi sau đó truyền duy trì bằng Thuốc miễn dịch Ivonescimab.
Tại thời điểm cut-off dữ liệu vào ngày 25/10/2023 với trung vị thời gian theo dõi là 13.3 tháng, Kết quả phân tích cho thấy:
=>> Tỷ lệ đáp ứng khách quan và tỷ lệ kiểm soát bệnh đạt 80% và 91.4%. Cụ thể, tỷ lệ đáp ứng khách quan tại các liều 3mg/kg, 10mg/kg và 20mg/kg lần lượt là 66.7%, 90.9% và 76.2%.
=>> Trung vị thời gian sống không bệnh tiến triển đạt 6.9 tháng và trung vị thời gian sống còn toàn bộ đạt 14.5 tháng. Đặc biệt, tỷ lệ bệnh nhân đạt mốc sống còn toàn bộ 1 năm đạt 72%.
=>> Tỷ lệ bệnh nhân mắc tác dụng phụ mức độ 3 trở lên là 60%. Trong đó có 2 bệnh nhân ( chiếm 5.7%) được ghi nhận tử vong là do tác dụng phụ của phác đồ điều trị.
Nhóm nghiên cứu kết luận:” Thuốc miễn dịch Ivonescimab khi gộp với Etoposide + Carboplatin cho hiệu quả đầy hứa hẹn với tác dụng phụ có thể xử lý được khi điều trị cho bệnh nhân ung thư phổi tế bào nhỏ giai đoạn lan tràn”.
QUAN ĐIỂM CỦA CHUYÊN GIA:
=>> Con số đáp ứng khách quan lên đến 80% và có 72% bệnh nhân vẫn sống sót sau 1 năm. Đây là những con số thực sự ấn tượng trong bối cảnh điều trị ung thư phổi tế bào nhỏ giai đoạn lan tràn.
=>> Những tiến bộ vũ bão trong kỹ thuật xử lý protein đã dẫn đến sự ra đời của những dòng Thuốc rất đặc biệt- điển hình như Ivonescimab và ADC. Tôi mong muốn được thấy nhiều hơn những tiến bộ của các dòng thuốc đặc biệt này trong chăm sóc và điều trị ung thư phổi.

 www.facebook.com
www.facebook.com
1. Cách đây hơn tháng, mình đã từng bàn về ông Vua mới của thế giới miễn dịch- Thuốc Ivonescimab.
Hôm nay, chúng ta tiếp tục khám phá thêm hiệu quả của Ivonescimab!
2. Vào ngày 26/10/2024, Chuyên gia Zhiwei Chen cùng các đồng nghiệp đã công bố nghiên cứu về hiệu quả của phác đồ gộp Thuốc miễn dịch Ivonescimab + Etoposide + Carboplatin khi làm điều trị BƯỚC ĐẦU cho bệnh nhân ung thư phổi tế bào nhỏ giai đoạn lan tràn.
Nghiên cứu được thiết kế ở phase 1b. Tổng cộng có 35 bệnh nhân đã được tuyển vào nghiên cứu kể ngày 23/4/2021 cho đến ngày 2/12/2021. Bệnh nhân sẽ được điều trị bằng Thuốc miễn dịch Ivonescimab với liều 3mg/kg hoặc 10mg/kg hoặc 20mg/kg khi gộp cùng Etoposide + Carboplatin trong 4 chu kỳ rồi sau đó truyền duy trì bằng Thuốc miễn dịch Ivonescimab.
Tại thời điểm cut-off dữ liệu vào ngày 25/10/2023 với trung vị thời gian theo dõi là 13.3 tháng, Kết quả phân tích cho thấy:
=>> Tỷ lệ đáp ứng khách quan và tỷ lệ kiểm soát bệnh đạt 80% và 91.4%. Cụ thể, tỷ lệ đáp ứng khách quan tại các liều 3mg/kg, 10mg/kg và 20mg/kg lần lượt là 66.7%, 90.9% và 76.2%.
=>> Trung vị thời gian sống không bệnh tiến triển đạt 6.9 tháng và trung vị thời gian sống còn toàn bộ đạt 14.5 tháng. Đặc biệt, tỷ lệ bệnh nhân đạt mốc sống còn toàn bộ 1 năm đạt 72%.
=>> Tỷ lệ bệnh nhân mắc tác dụng phụ mức độ 3 trở lên là 60%. Trong đó có 2 bệnh nhân ( chiếm 5.7%) được ghi nhận tử vong là do tác dụng phụ của phác đồ điều trị.
Nhóm nghiên cứu kết luận:” Thuốc miễn dịch Ivonescimab khi gộp với Etoposide + Carboplatin cho hiệu quả đầy hứa hẹn với tác dụng phụ có thể xử lý được khi điều trị cho bệnh nhân ung thư phổi tế bào nhỏ giai đoạn lan tràn”.
QUAN ĐIỂM CỦA CHUYÊN GIA:
=>> Con số đáp ứng khách quan lên đến 80% và có 72% bệnh nhân vẫn sống sót sau 1 năm. Đây là những con số thực sự ấn tượng trong bối cảnh điều trị ung thư phổi tế bào nhỏ giai đoạn lan tràn.
=>> Những tiến bộ vũ bão trong kỹ thuật xử lý protein đã dẫn đến sự ra đời của những dòng Thuốc rất đặc biệt- điển hình như Ivonescimab và ADC. Tôi mong muốn được thấy nhiều hơn những tiến bộ của các dòng thuốc đặc biệt này trong chăm sóc và điều trị ung thư phổi.

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
BÀI SỐ 385: CUỘC CÁCH MẠNG TRONG CHẨN ĐOÁN UNG THƯ- TRÍ TUỆ NHÂN TẠO CÓ THỂ CHẨN ĐOÁN UNG THƯ VỚI ĐỘ CHÍNH XÁC LÊN ĐẾN 96%!!!
Vào đầu tháng 9/2024, một nhóm các nhà khoa học tại Trường Y Harvard công bố đang phát triển một hệ thống trí tuệ nhân tạo có tên là CHIEF. Hệ thống CHIEF có nhiều nét tương đồng với hệ thống xử lý ngôn ngữ tự nhiên đang rất nổi tiếng hiện nay là hệ thống ChatGPT. Hệ thống CHIEF có thể chẩn đoán ung thư, hỗ trợ việc ra quyết định khi lựa chọn giữa các phương pháp điều trị cũng như tiên lượng sống còn ở nhiều loại ung thư khác nhau. CHIEF sở hữu những tính năng vượt trội và tiến xa hơn rất nhiều so với các hệ thống trí tuệ nhân tạo đang được phát triển để chẩn đoán ung thư hiện nay.
Các hệ thống trí tuệ nhân tạo hiện nay thường chỉ được thiết kế để thực hiện một số nhiệm vụ cụ thể như phát hiện sự có mặt của tế bào ung thư hay dự đoán hồ sơ di truyền học của khối u- và công việc này hiện chỉ có thể thực hiện trên một số ít loại ung thư đặc thù. Khắc phục những hạn chế này, hệ thống CHIEF có thể thực hiện nhiều nhiệm vụ cùng lúc và đã được thử nghiệm tính chính xác trên 19 loại ung thư khác nhau- sự đa dạng này đã khiến nó có nhiều nét tương đồng với ChatGPT.
Kun-Hsing Yu, người đứng đầu nhóm nghiên cứu tại Trường Y Harvard phát biểu:” Tham vọng của của chúng tôi là có thể tạo ra một hệ thống trí tuệ nhân tạo linh hoạt giống ChatGPT với khả năng thực hiện được nhiều nhiệm vụ khác nhau trong chăm sóc và điều trị ung thư”.
Hệ thống CHIEF hiện đạt được độ chính xác 96% trên nhiều loại ung thư khác nhau như ung thư thực quản, ung thư dạ dày, ung thư đại tràng và ung thư tuyến tiền liệt.
Đối với những loại ung thư như ung thư vú, ung thư phổi, ung thư nội mạc cổ tử cung, hệ thống CHIEF cho độ chính xác lên đến hơn 90%!!!

 www.facebook.com
www.facebook.com

Vào đầu tháng 9/2024, một nhóm các nhà khoa học tại Trường Y Harvard công bố đang phát triển một hệ thống trí tuệ nhân tạo có tên là CHIEF. Hệ thống CHIEF có nhiều nét tương đồng với hệ thống xử lý ngôn ngữ tự nhiên đang rất nổi tiếng hiện nay là hệ thống ChatGPT. Hệ thống CHIEF có thể chẩn đoán ung thư, hỗ trợ việc ra quyết định khi lựa chọn giữa các phương pháp điều trị cũng như tiên lượng sống còn ở nhiều loại ung thư khác nhau. CHIEF sở hữu những tính năng vượt trội và tiến xa hơn rất nhiều so với các hệ thống trí tuệ nhân tạo đang được phát triển để chẩn đoán ung thư hiện nay.
Các hệ thống trí tuệ nhân tạo hiện nay thường chỉ được thiết kế để thực hiện một số nhiệm vụ cụ thể như phát hiện sự có mặt của tế bào ung thư hay dự đoán hồ sơ di truyền học của khối u- và công việc này hiện chỉ có thể thực hiện trên một số ít loại ung thư đặc thù. Khắc phục những hạn chế này, hệ thống CHIEF có thể thực hiện nhiều nhiệm vụ cùng lúc và đã được thử nghiệm tính chính xác trên 19 loại ung thư khác nhau- sự đa dạng này đã khiến nó có nhiều nét tương đồng với ChatGPT.
Kun-Hsing Yu, người đứng đầu nhóm nghiên cứu tại Trường Y Harvard phát biểu:” Tham vọng của của chúng tôi là có thể tạo ra một hệ thống trí tuệ nhân tạo linh hoạt giống ChatGPT với khả năng thực hiện được nhiều nhiệm vụ khác nhau trong chăm sóc và điều trị ung thư”.
Hệ thống CHIEF hiện đạt được độ chính xác 96% trên nhiều loại ung thư khác nhau như ung thư thực quản, ung thư dạ dày, ung thư đại tràng và ung thư tuyến tiền liệt.
Đối với những loại ung thư như ung thư vú, ung thư phổi, ung thư nội mạc cổ tử cung, hệ thống CHIEF cho độ chính xác lên đến hơn 90%!!!

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

Chỉnh sửa cuối:
- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
BÀI SỐ 386: TỐI ƯU HOÁ XÉT NGHIỆM GEN.
Vào ngày 4/11, Chuyên gia Dwight Owen cùng các đồng nghiệp đã công bố nghiên cứu về lợi ích của việc xét nghiệm gen đồng thời bằng cả kỹ thuật NGS-DNA và NGS-RNA so với việc xét nghiệm gen chỉ dùng duy nhất kỹ thuật NGS-DNA.
Nghiên cứu được thực hiện trên dữ liệu trong gần 3 năm, kể từ tháng 2/2021 cho đến tháng 10/2023. Tổng cộng 5570 bệnh nhân ung thư phổi không tế bào nhỏ biểu mô tuyến giai đoạn 3B-4 đã được đưa vô nghiên cứu. Toàn bộ việc xét nghiệm gen được thực hiện trên mẫu mô.
Kết quả phân tích cho thấy:
=>> Khi sử dụng ĐỒNG THỜI cả kỹ thuật NGS-DNA và NGS-RNA, số bệnh nhân dương tính đột biến gen là 491. Trong khi nếu chỉ sử dụng DUY NHẤT kỹ thuật NGS-DNA thì số bệnh nhân dương tính đột biến gen là 426. Kết quả này đồng nghĩa với việc xét nghiệm gen sử dụng ĐỒNG THỜI cả kỹ thuật NGS-DNA và NGS-RNA sẽ giúp phát hiện số bệnh nhân dương tính NHIỀU HƠN 15.3% so với việc xét nghiệm gen chỉ sử dụng duy nhất kỹ thuật NGS-DNA!!!
Nhóm nghiên cứu kết luận:” Nghiên cứu của chúng tôi là nghiên cứu hồi cứu lớn nhất từng được thực hiện cho đến nay ỦNG HỘ việc sử dụng ĐỒNG THỜI cả kỹ thuật NGS-DNA và NGS-RNA khi thực hiện xét nghiệm gen cho bệnh nhân ung thư phổi không tế bào nhỏ biểu mô tuyến giai đoạn tiến triển. Việc này nên được thực hiện thường xuyên tại các Trung Tâm Y Tế để tối ưu hoá lợi ích của người bệnh”.

 www.facebook.com
www.facebook.com

Vào ngày 4/11, Chuyên gia Dwight Owen cùng các đồng nghiệp đã công bố nghiên cứu về lợi ích của việc xét nghiệm gen đồng thời bằng cả kỹ thuật NGS-DNA và NGS-RNA so với việc xét nghiệm gen chỉ dùng duy nhất kỹ thuật NGS-DNA.
Nghiên cứu được thực hiện trên dữ liệu trong gần 3 năm, kể từ tháng 2/2021 cho đến tháng 10/2023. Tổng cộng 5570 bệnh nhân ung thư phổi không tế bào nhỏ biểu mô tuyến giai đoạn 3B-4 đã được đưa vô nghiên cứu. Toàn bộ việc xét nghiệm gen được thực hiện trên mẫu mô.
Kết quả phân tích cho thấy:
=>> Khi sử dụng ĐỒNG THỜI cả kỹ thuật NGS-DNA và NGS-RNA, số bệnh nhân dương tính đột biến gen là 491. Trong khi nếu chỉ sử dụng DUY NHẤT kỹ thuật NGS-DNA thì số bệnh nhân dương tính đột biến gen là 426. Kết quả này đồng nghĩa với việc xét nghiệm gen sử dụng ĐỒNG THỜI cả kỹ thuật NGS-DNA và NGS-RNA sẽ giúp phát hiện số bệnh nhân dương tính NHIỀU HƠN 15.3% so với việc xét nghiệm gen chỉ sử dụng duy nhất kỹ thuật NGS-DNA!!!
Nhóm nghiên cứu kết luận:” Nghiên cứu của chúng tôi là nghiên cứu hồi cứu lớn nhất từng được thực hiện cho đến nay ỦNG HỘ việc sử dụng ĐỒNG THỜI cả kỹ thuật NGS-DNA và NGS-RNA khi thực hiện xét nghiệm gen cho bệnh nhân ung thư phổi không tế bào nhỏ biểu mô tuyến giai đoạn tiến triển. Việc này nên được thực hiện thường xuyên tại các Trung Tâm Y Tế để tối ưu hoá lợi ích của người bệnh”.

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

- Biển số
- OF-359543
- Ngày cấp bằng
- 23/3/15
- Số km
- 1,047
- Động cơ
- 266,405 Mã lực
BÀI SỐ 387: THÀNH CÔNG CỦA HƯỚNG TIẾP CẬN MỚI ĐỊNH HÌNH LẠI CUỘC CHIẾN UNG THƯ.
1.Hướng tiếp cận mới trong điều trị ung thư bằng Thuốc kháng TIGIT đã được mình bàn cách đây 1 năm qua 2 bài viết. Nội dung của 2 bài viết đó đề cập đến 2 thất bại của Thuốc kháng TIGIT.
Dù vậy, những thành công đầu tiên của hướng tiếp cận này đã bắt đầu thành hình!
2. Vào ngày 5/11/2024, Tập đoàn dược phẩm Arcus Biosciences đã ra thông cáo báo chí về kết quả ở phase3 của Nghiên cứu ARC-10. Nghiên cứu ARC-10 được thiết kế NGẪU NHIÊN để đánh giá hiệu quả của Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc miễn dịch ức chế PD-1 Zimberelimab so với Phác đồ Thuốc miễn dịch Zimberelimab đơn độc và Phác đồ Hoá trị đơn độc khi điều trị BƯỚC ĐẦU cho những bệnh nhân ung thư phổi không tế bào nhỏ dạng vảy hoặc ko vảy ở giai đoạn di căn hoặc tiến triển cục bộ sở hữu bộc lộ miễn dịch PDL1>=50% và ÂM TÍNH đột biến gen.
Kết quả phân tích cho thấy:
=>> Tỷ lệ đáp ứng khách quan của Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc miễn dịch Zimberelimab CAO HƠN so với Phác đồ Thuốc miễn dịch Zimberelimab đơn độc và Phác đồ Hoá trị đơn độc, cụ thể là 44.7% so với 35% và 35.3%.
=>> Trung vị thời gian sống không bệnh tiến triển của Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc miễn dịch Zimberelimab CAO HƠN so với Phác đồ Thuốc miễn dịch Zimberelimab đơn độc và Phác đồ Hoá trị đơn độc, cụ thể là 11.5 tháng so với 6.2 tháng và 9.6 tháng.
=>> Trung vị thời gian sống còn toàn bộ của Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc miễn dịch Zimberelimab CAO HƠN so với Phác đồ Thuốc miễn dịch Zimberelimab đơn độc và Phác đồ Hoá trị đơn độc, cụ thể là CHƯA HOÀN THIỆN so với 24.4 tháng và 11.9 tháng.
=>> Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc miễn dịch Zimberelimab giúp GIẢM NGUY CƠ TỬ VONG lên đến 36% so với Phác đồ Thuốc miễn dịch Zimberelimab đơn độc và 57% so với Phác đồ Hoá trị đơn độc.
=>> Tỷ lệ bệnh nhân đạt mốc sống còn 1 năm của Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc miễn dịch Zimberelimab CAO HƠN so với Phác đồ Thuốc miễn dịch Zimberelimab đơn độc và Phác đồ Hoá trị đơn độc, cụ thể là 68% so với 57% và 50%.
=>> Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc miễn dịch Zimberelimab và Phác đồ Thuốc miễn dịch Zimberelimab đơn độc đều cho khả năng dung nạp TỐT HƠN Phác đồ Hoá trị đơn độc khi tỷ lệ bệnh nhân ngừng điều trị do tác dụng phụ ở 3 phác đồ lần lượt là 10.5%, 7.5%, 23.5% và tỷ lệ bệnh nhân mắc tác dụng phụ mức độ 3 trở lên ở 3 phác đồ lần lượt là 21.1%, 15%, 47.1%.
Chuyên gia Melissa L. Johnson phát biểu :” Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc ức chế PD-1 Zimberelimab đã cho cải thiện sống còn so với Phác đồ dùng thuốc Zimberelimab đơn độc khi giúp giảm nguy cơ tử vong 36% và trung vị thời gian sống còn toàn bộ của cả 2 phác đồ đều VƯỢT MỐC 2 NĂM. Đây tiếp tục là bằng chứng cho thấy tính đúng đắn của việc ức chế cả TIGIT và PD-1 sẽ mang lại lợi ích sống còn tốt hơn so với việc chỉ ức chế một mình PD-1”.
Chúc mừng cộng đồng ung thư phổi!

 www.facebook.com
www.facebook.com
1.Hướng tiếp cận mới trong điều trị ung thư bằng Thuốc kháng TIGIT đã được mình bàn cách đây 1 năm qua 2 bài viết. Nội dung của 2 bài viết đó đề cập đến 2 thất bại của Thuốc kháng TIGIT.
Dù vậy, những thành công đầu tiên của hướng tiếp cận này đã bắt đầu thành hình!
2. Vào ngày 5/11/2024, Tập đoàn dược phẩm Arcus Biosciences đã ra thông cáo báo chí về kết quả ở phase3 của Nghiên cứu ARC-10. Nghiên cứu ARC-10 được thiết kế NGẪU NHIÊN để đánh giá hiệu quả của Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc miễn dịch ức chế PD-1 Zimberelimab so với Phác đồ Thuốc miễn dịch Zimberelimab đơn độc và Phác đồ Hoá trị đơn độc khi điều trị BƯỚC ĐẦU cho những bệnh nhân ung thư phổi không tế bào nhỏ dạng vảy hoặc ko vảy ở giai đoạn di căn hoặc tiến triển cục bộ sở hữu bộc lộ miễn dịch PDL1>=50% và ÂM TÍNH đột biến gen.
Kết quả phân tích cho thấy:
=>> Tỷ lệ đáp ứng khách quan của Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc miễn dịch Zimberelimab CAO HƠN so với Phác đồ Thuốc miễn dịch Zimberelimab đơn độc và Phác đồ Hoá trị đơn độc, cụ thể là 44.7% so với 35% và 35.3%.
=>> Trung vị thời gian sống không bệnh tiến triển của Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc miễn dịch Zimberelimab CAO HƠN so với Phác đồ Thuốc miễn dịch Zimberelimab đơn độc và Phác đồ Hoá trị đơn độc, cụ thể là 11.5 tháng so với 6.2 tháng và 9.6 tháng.
=>> Trung vị thời gian sống còn toàn bộ của Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc miễn dịch Zimberelimab CAO HƠN so với Phác đồ Thuốc miễn dịch Zimberelimab đơn độc và Phác đồ Hoá trị đơn độc, cụ thể là CHƯA HOÀN THIỆN so với 24.4 tháng và 11.9 tháng.
=>> Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc miễn dịch Zimberelimab giúp GIẢM NGUY CƠ TỬ VONG lên đến 36% so với Phác đồ Thuốc miễn dịch Zimberelimab đơn độc và 57% so với Phác đồ Hoá trị đơn độc.
=>> Tỷ lệ bệnh nhân đạt mốc sống còn 1 năm của Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc miễn dịch Zimberelimab CAO HƠN so với Phác đồ Thuốc miễn dịch Zimberelimab đơn độc và Phác đồ Hoá trị đơn độc, cụ thể là 68% so với 57% và 50%.
=>> Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc miễn dịch Zimberelimab và Phác đồ Thuốc miễn dịch Zimberelimab đơn độc đều cho khả năng dung nạp TỐT HƠN Phác đồ Hoá trị đơn độc khi tỷ lệ bệnh nhân ngừng điều trị do tác dụng phụ ở 3 phác đồ lần lượt là 10.5%, 7.5%, 23.5% và tỷ lệ bệnh nhân mắc tác dụng phụ mức độ 3 trở lên ở 3 phác đồ lần lượt là 21.1%, 15%, 47.1%.
Chuyên gia Melissa L. Johnson phát biểu :” Phác đồ gộp Thuốc kháng TIGIT Domvanalimab + Thuốc ức chế PD-1 Zimberelimab đã cho cải thiện sống còn so với Phác đồ dùng thuốc Zimberelimab đơn độc khi giúp giảm nguy cơ tử vong 36% và trung vị thời gian sống còn toàn bộ của cả 2 phác đồ đều VƯỢT MỐC 2 NĂM. Đây tiếp tục là bằng chứng cho thấy tính đúng đắn của việc ức chế cả TIGIT và PD-1 sẽ mang lại lợi ích sống còn tốt hơn so với việc chỉ ức chế một mình PD-1”.
Chúc mừng cộng đồng ung thư phổi!

CHIẾN THẮNG UNG THƯ PHỔI | Facebook
CẬP NHẬT NHỮNG TIẾN BỘ MỚI NHẤT TRÊN THẾ GIỚI VỀ UNG THƯ PHỔI.
 www.facebook.com
www.facebook.com

Thông tin thớt
Đang tải
Chia sẻ:
Bài viết mới
-
-
[Funland] Các cụ xem cách xử lý 1 vụ va quệt xe ở trung quốc
- Started by beSuSu
- Trả lời: 7
-
[Funland] Lão thành cách mạng tố bị chiếm đất: có bạn nào ở Cà Mau
- Started by transg1997
- Trả lời: 1
-
-
-
-
-
-
-

