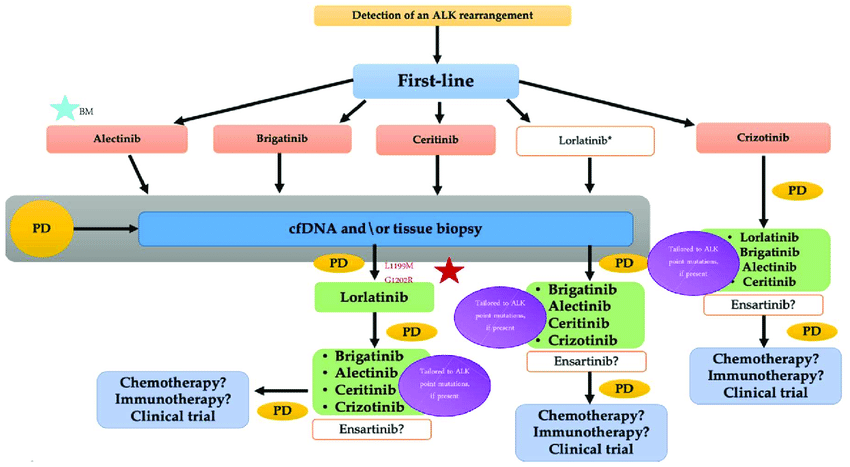
Bài số 18: DI CĂN NÃO VÀ THỜI HẠN DÙNG MIỄN DỊCH TRONG UNG THƯ PHỔI KHÔNG TẾ BÀO NHỎ.
CA LÂM SÀNG:
+ Một bệnh nhân nam da trắng 72 tuổi cảm thấy khó chịu ở ngực, ho và khó thở. Bệnh nhân có tiền sử bệnh phổi tắc nghẽn mãn tính, hút thuốc lá lâu năm với 10 gói mỗi năm mặc dù đã bỏ thuốc lá từ 25 năm trước. Chụp CT ngực và bụng cho kết quả khối u kích thước 9cm ở thuỳ dưới phổi trái, có tràn dịch màng phổi và di căn tuyến thượng thận phải. Chụp PET/CT cho thấy hấp thụ FDG-18 cao tại khối u ở phổi, màng phổi và nốt di căn tuyến thượng thận phải. Chụp MRI não phát hiện nốt 1.5 cm nhưng chưa có triệu chứng lâm sàng của di căn não. Kiểm tra thể chất cho thấy tình trạng thể chất ECOG của anh ấy đang ở mức 1, ở phổi trái có hiện tượng giảm âm, các chỉ số xét nghiệm máu đều trong giới hạn bình thường.
Tiến hành sinh thiết phổi dưới hướng dẫn của hình ảnh, cho thấy bệnh nhân bị ung thư biểu mô tuyến biệt hoá kém. Xét nghiệm miễn dịch có PD-L1 là 95%. Xét nghiệm gen, bệnh nhân âm tính với EGFR, ROS1, BRAF, ALK, RET, MET, ERBB2, NTRK và dương tính với KRAS G12C. Bệnh có tình trạng vi vệ tinh ổn định.
CÂU HỎI THẢO LUẬN:
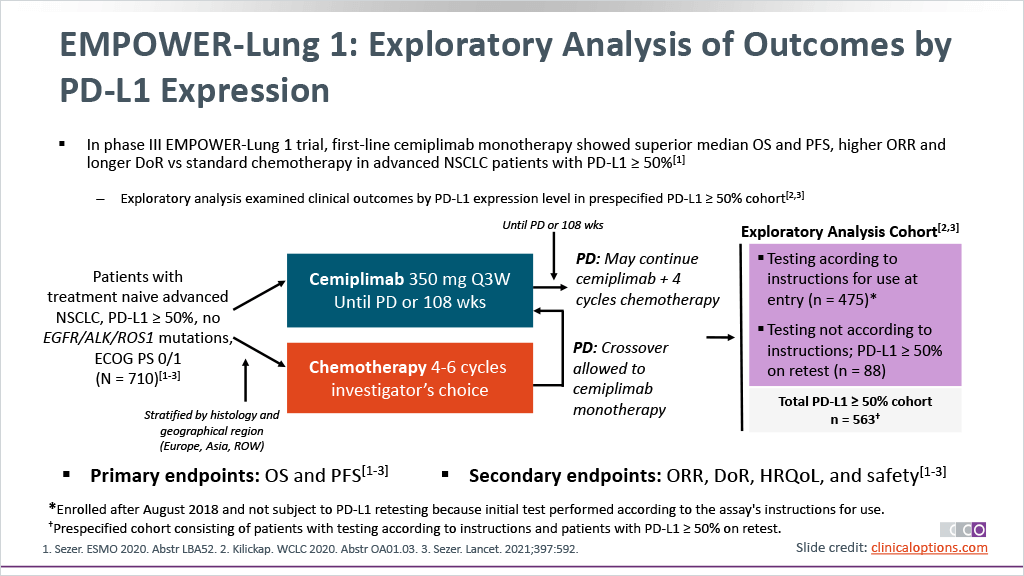
+ Bạn có suy nghĩ gì về dữ liệu của nghiên cứu EMPOWER NCT03088540
+ Khi điều trị cho bệnh nhân, bao nhiêu người trong số các bạn sử dụng hướng dẫn của NCCN và bao nhiêu người trong số các bạn sử dụng quy trình chuyên môn?
RUPESH PARIKH: Câu hỏi sẽ vẫn là trong các thuốc cemiplimab, atezolizumab, nivolumab, pembrolizumab- thuốc nào tốt nhất cho điều trị di căn não? Tôi không nghĩ rằng sẽ có so sánh đối đầu giữa các thuốc đó. Cemiplimab đã có nghiên cứu cho di căn não-nhưng điều đó không có nghĩa là các thuốc khác không tốt khi xử lý di căn não, trừ khi có những dữ liệu khác mà tôi chưa rõ.
RAVI SALGIA: Hoàn toàn chính xác. Chúng tôi đã gặp rất nhiều trường hợp đạt được thoái lui di căn não nhanh chóng khi điều trị bằng pembrolizumab đơn độc hoặc pembrolizumab+hoá trị hoặc khi dùng các thuốc miễn dịch khác. Vậy đã có ai từng so sánh hiệu quả điều trị di căn não giữa các thuốc này chưa? Các thuốc này được sản xuất bởi các công ty khác nhau nên tôi không chắc đã có việc so sánh này, chúng ta có thể tiến hành so sánh giữa các thuốc theo phương pháp hồi cứu-nhưng tôi nghĩ việc này không giúp ích được nhiều. Nếu chúng ta đợi thêm một vài tháng nữa-chúng ta sẽ có thêm phác đồ mới. Có bất cứ ai muốn nói về sự so sánh giữa hướng dẫn điều trị và quy trình chuyên môn không?
PARIKH: Chúng tôi là các bác sĩ ung bướu của Mỹ tại Las Vegas. Chúng tôi dùng các quy trình chuyên môn trong việc điều trị của mình. Dù bạn có gọi đó là hướng dẫn điều trị hay quy trình chuyên môn-chúng tôi cũng vẫn tập trung vào các nguyên tắc điều trị và cố gắng đáp ứng nó.
NAUMAN MOAZZAM: Chúng tôi ở Trung Tâm ung thư Rocky Mountain. Tôi nghĩ hướng dẫn điều trị của NCCN rộng hơn nhiều so với quy trình chuyên môn G2 hay NMI. Tôi sẽ không sử dụng phác đồ ipilimumab+nivolumab nếu không có ngoại lệ.
KATHLEEN KERRIGAN: Tôi làm việc tại một trung tâm y khoa học thuật, vì vậy tôi thường sử dụng các hướng dẫn điều trị của NCCN.
ARIEL SORIANO: Không, chúng tôi không có bất kỳ quy trình chuyên môn nào. Chúng tôi chỉ theo hướng dẫn điều trị của NCCN thôi.
SALGIA: Chúng tôi là một tổ chức NCCN. Nhưng chúng tôi cũng tuân theo quy trình chuyên môn. Một vài khách hàng mong đợi chúng tôi đi theo quy trình chuyên môn nhằm đạt được tối ưu việc điều trị cho riêng họ dựa trên những gì mà chúng tôi hiện đang có. Thật ra việc này bên cạnh tuân thủ các nguyên tắc điều trị thì nó cũng phụ thuộc vào mong muốn của khách hàng nữa.
CÂU HỎI THẢO LUẬN:
+ Thời gian điều trị liên tục của bạn là bao lâu khi kê thuốc miễn dịch cho bệnh nhân ở điều trị bước đầu?
+ Có thời điểm nào mà bạn sẽ thảo luận với bệnh nhân về việc dừng thuốc miễn dịch cho họ không?
SALGIA: Đây là một câu hỏi quan trọng. Bạn điều trị miễn dịch liên tục trong thời gian bao lâu? Tiêu chí nào bạn dựa vào để dừng thuốc miễn dịch cho bệnh nhân của mình?
VISHAL RANA: Nói chung, miễn là bệnh nhân không gặp phải tác dụng nào nghiêm trọng thì tôi sẽ điều trị liên tục miễn dịch cho bệnh nhân lâu nhất có thể. Nếu bệnh nhân vẫn đang đáp ứng vs điều trị nhưng lại gặp phải tác dụng phụ nghiêm trọng thì tôi sẽ dừng lại ngay. Mục tiêu của tôi là dùng miễn dịch lâu nhất có thể, đó có thể là 2 năm hoặc hơn.
SALGIA: Đã có bệnh nhân nào dùng miễn dịch trên 2 năm chưa?
SAMUEL SHELANKSI: Tôi cũng thường điều trị cho bệnh nhân của mình lâu nhất trên miễn dịch nếu có thể, miễn là bệnh nhân vẫn đáp ứng và không gặp tác dụng phụ nào nghiêm trọng.
SALGIA: Tôi thường kê cho bệnh nhân 35 chu kỳ trong 2 năm. Bệnh nhân cũng cần nghỉ ngơi nữa, thậm chí sau 2 năm, chúng ta vẫn nhận thấy cải thiện lớn của sống còn toàn bộ-Tôi ko chắc điều này còn đúng sau thời gian 2 năm và Khi bệnh nhân ở trên phác đồ lâu hơn sẽ khiến tăng độc tố.
MOAZZAM: Bạn đang nói về mọi thuốc miễn dịch mà bạn sử dụng?
SALGIA: Vâng.
HOLAVANAHALLI KESHAVAPRASAD: Có bất kỳ dữ liệu nào về việc nghỉ trong quá trình điều trị không? Ví dụ, sau 1 năm chẳng hạn? Thứ hai, khi nào thì bạn quyết định thay đổi chu kỳ 3 tuần sang chu kỳ 6 tuần?
SALGIA: Tôi sẽ nói về chu kỳ 3 tuần vs 6 tuần của pembrolizumab. Tôi thường kê chu kỳ 3 tuần trong ít nhất 3 tháng đầu, nếu bệnh nhân có dấu hiệu đáp ứng cực tốt thì tôi sẽ đổi sang kê chu kỳ mỗi 6 tuần. Phòng truyền miễn dịch của chúng tôi có rất nhiều bệnh nhân, thêm nữa trong đại dịch COVID, việc giãn cách thời gian tiếp xúc cho bệnh nhân cũng như người nhà bệnh nhân là cần thiết. Về việc cho bệnh nhân nghỉ vì độc tố trong quá trình điều trị tôi không gặp nhiều trên miễn dịch, mà thường gặp khi hoá trị cho bệnh nhân bằng pemetrexed hoặc taxane hơn.
CÂU HỎI THẢO LUẬN:
+ Với bệnh nhân có PD-L1 trên 90% và di căn não không có triệu chứng, bạn có cân nhắc việc sử dụng cemiplimab cho bệnh nhân hay không?
SHIVEN PATEL: Tôi cảm thấy mình không đủ thông tin để trả lời câu hỏi này, về nghiên cứu EMPOWER-Lung1, tất cả những bệnh nhân khi đăng ký vào nghiên cứu này nếu có di căn não thì điều kiện bắt buộc là tình trạng di căn não phải được xử lý trước đó và hiện đang trong tình trạng ổn định. Tôi thắc mắc là bệnh nhân này liệu đã được xạ phẫu não chưa vì đó là yêu cầu đối với tất cả bệnh nhân di căn não khi đăng ký vào nghiên cứu.
PARIKH: Đó cũng chính là quan điểm của tôi. Dữ liệu gộp xạ phẫu não+ miễn dịch có đầu ra sống còn rất tốt, nên tôi sẽ không sử dụng cemiplimab trong trường hợp này trừ khi thuốc này tốt hơn và rẻ hơn hoặc chỉ rẻ hơn thôi. Tại thời điểm này, cemiplimab chưa nằm trong danh mục lựa chọn của chúng tôi.
SALGIA: Tôi cũng rất nâng lên đặt xuống bất kỳ loại thuốc nào mà chúng tôi sử dụng. Theo tiêu chí thuốc của ASCO thì ngoài hiệu quả thuốc đem lại thì thuốc còn phải thoả mãn ít độc tính trên người bệnh cũng như giá cả phải hợp lý- nhằm giảm thiểu chi phí tài chính cho người bệnh. Tôi đồng ý vs quan điểm của bạn khi cho giá cả của thuốc vào thành một tiêu chí xem xét.
CẬP NHẬT TÌNH HÌNH BỆNH NHÂN:
+Bệnh nhân đã được điều trị đơn độc bằng pembrolizumab, cho thấy đáp ứng ban đầu, nhưng khi truyền tới chu kỳ thứ 8, bệnh nhân gặp phải tình trạng thở ngắn. Chụp CT xác nhận bệnh tiến triển ở cả khối u nguyên phát lẫn khối u di căn tuyến thượng thận.
SALGIA: Bạn sẽ thay đổi phác đồ điều trị của bệnh nhân thế nào? đổi hẳn sang hoá trị hay vẫn giữ nguyên miễn dịch và gộp thêm hoá trị?
SHELANSKI: Tôi sẽ không tiếp tục phác đồ đơn độc miễn dịch cho bệnh nhân nữa, ở chu kỳ thứ 8 việc tiến triển giả đã bị loại bỏ hoàn toàn. Tôi chắc chắn sẽ thay đổi phác đồ điều trị cho bệnh nhân trong trường hợp này.
SALGIA: Tôi hoàn toàn đồng ý. Trong cộng đồng ung thư phổi, chúng ta không gặp nhiều tiến triển giả như trong ung thư hắc tố. Bởi vậy, việc thay đổi phác đồ điều trị là cần thiết. Liệu pháp nhắm trúng đích đột biến KRAS G12C có hiệu quả trong trường hợp này hay không? điều này vẫn cần được xem xét bởi gánh nặng đột biến của khối u là rất cao-nhưng Sotorasib đã được FDA thông qua và tôi nghĩ nó có thể là một lựa chọn, hoặc hoá trị cũng là một lựa chọn không tồi trong trường hợp này.